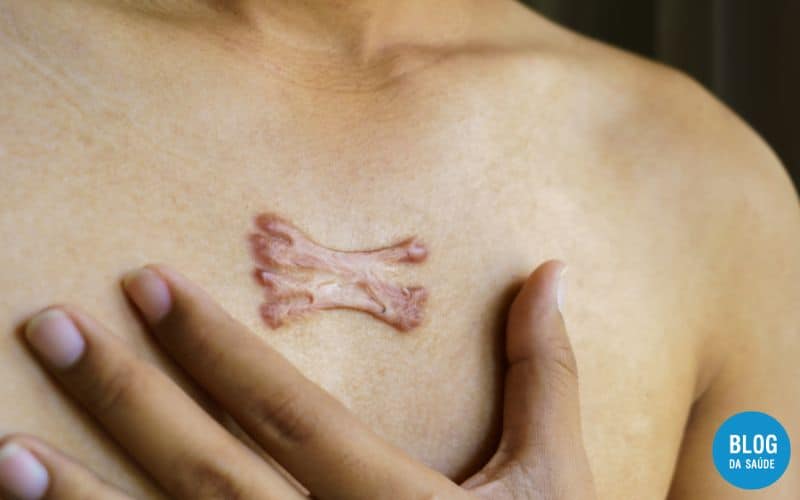
Queloides são crescimentos dérmicos benignos que surgem através da cicatrização anormal de feridas em resposta a traumas ou inflamações anteriores da pele.
O desenvolvimento de um queloide depende de fatores genéticos e ambientais. Pessoas predispostas podem desenvolver queloides após qualquer nível de trauma na pele, incluindo:
- Cirurgia;
- Aplicação de piercings;
- Tatuagens;
- Acne;
- Picadas de insetos;
- Queimaduras;
- Lacerações;
- Abrasões;
- Vacinas;
- Ou qualquer outro processo que resulte em inflamação cutânea.
Além disso, o aumento da tensão em uma ferida também pode contribuir para a formação de um queloide.
Pessoas que têm a pele escura de ascendência africana, asiática e hispânica possuem taxas mais altas de desenvolver quelóide em comparação com caucasianos.
A incidência nessas populações de pigmentação mais escura varia entre 4,5% a 16%. A incidência se torna ainda maior durante a puberdade e a gravidez.
Histórico familiar também aumenta o risco de desenvolvimento de queloides, embora nenhum gene específico ainda tenha sido identificado pelos pesquisadores da área.
O processo de cicatrização normal de feridas consiste em três fases:
- Inflamatória;
- Fibroblástica; e
- Maturação.
Nos queloides, a fase fibroblástica continua, sem controle, resultando nos achados clínicos e histopatológicos.
Os fibroblastos em queloides têm maior atividade proliferativa, persistem por mais tempo e têm taxas mais baixas de apoptose em comparação com a cicatrização de feridas normais. Isso causa uma superprodução de colágeno e citocinas.
Sintomas
Os queloides podem se desenvolver rapidamente, em até 3 meses, ou até um ano após uma lesão.
É muito provável que a lesão não tenha sido lembrada pelo paciente devido à sua insignificância ou então que o desenvolvimento do queloide tenha sido retardado por meses ou mesmo anos.

Os queloides podem surgir em qualquer lugar, mas os locais mais comuns são a orelha, deltóide, tórax pré-esternal e a parte superior das costas. Locais incomuns incluem as pálpebras, genitália, palmas das mãos e plantas dos pés.
Os queloides apresentam-se como nódulos firmes e emborrachados, que geralmente se projetam acima da pele subjacente. Podem ter uma base estreita, resultando em lesões pedunculadas, ou evoluir para uma placa de base mais larga.
A coloração varia entre eritematosa, carnuda ou hiperpigmentada, podendo mudar com a evolução da lesão.
Apesar de que essas lesões são benignas, frequentemente são sintomáticas. Em um estudo, 86% dos pacientes reclamaram de prurido, enquanto 46% sentiram dor.
Outros sintomas incluem sensibilidade e queimação. Os queloides também podem acarretar implicações estéticas significativas, uma vez que podem proliferar e alcançar tamanhos consideráveis, resultando em deformidades.
Como evitar e tratar queloides
Se você tem a pele propensa a desenvolver queloides, nem sempre é possível prevenir essa condição. Mas, tomando algumas precauções, você poderá reduzir o risco de contrair um queloide.
Existe uma grande variedade de terapias que os médicos podem usar para limitar a formação, progressão, recorrência e sintomas de queloides. Veja algumas opções:
1. Curativos oclusivos:
A folha de gel de silicone é um curativo oclusivo muito utilizado para reduzir o risco de formação excessiva de cicatriz. Até mesmo uma ferida pequena, como um arranhão ou picada de inseto, pode causar um queloide. Se você já teve um quelóide, o cuidado adequado da ferida pode ajudar a minimizar os riscos.
Se a sua pele estiver ferida, lave a pele ferida imediatamente com água e sabão. Evite utilizar peróxido de hidrogênio, álcool ou iodo, pois podem secar a ferida. Após isso, enfaixe a área com curativo de hidrogel ou gaze estéril à base de petrolato.
A umidade ajudará a acelerar a cicatrização da ferida. Aplique um novo curativo ou gaze todos os dias até que a ferida cicatrize. Após a cicatrização da ferida, aplique folhas de gel de silicone. Elas ajudam a prevenir um novo quelóide. Você pode comprar esse produto sem receita médica.
Embora o mecanismo de ação desses curativos não seja claro, acredita-se que atuem por meio da hidratação e oclusão da ferida. A folha de gel de silicone ajuda a criar um ambiente de retenção de umidade que evita a desidratação do estrato córneo, limitando a ativação de fibroblastos e a produção de colágeno.
O uso de folha de gel de silicone requer altos níveis de adesão do paciente, pois o recomendado é que os pacientes usem a folha de gel de silicone por mais de 12 horas por dia, por pelo menos 12 meses.
A eficácia da folha de gel de silicone já foi comprovada principalmente quando o curativo é utilizado como medida preventiva, e não como método de tratamento.
2. Terapia compressiva:
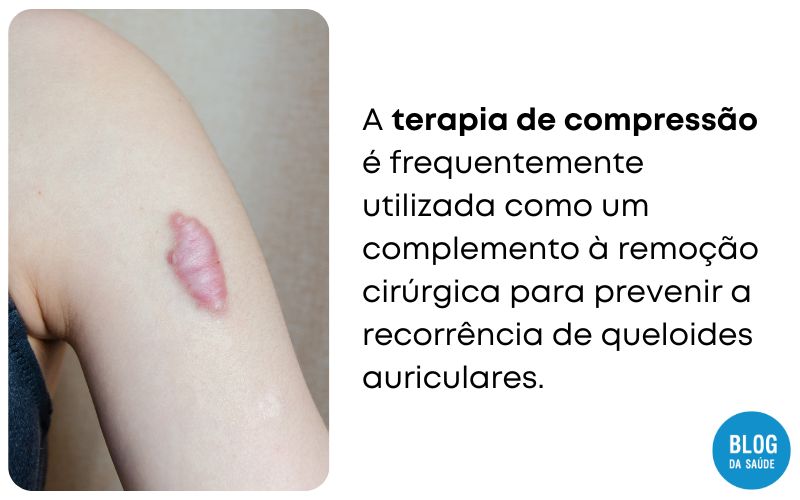
A terapia de compressão é frequentemente utilizada como um complemento à remoção cirúrgica para prevenir a recorrência de queloides auriculares.
Os tratamentos de compressão são amplos, incluindo bandagens elásticas, moldes personalizados de pressão auricular, brincos e ímãs. Os brincos de pressão podem ser uma opção interessante para pessoas com queloides nas orelhas, pois não exigem perfuração adicional.
Estudos demonstraram que os queloides de orelha tratados com terapia de compressão após a realização de uma excisão cirúrgica apresentam uma taxa de não recorrência de 70,5 a 95%.
Recomenda-se que o dispositivo de compressão seja usado por pelo menos 12 horas por dia, durante seis meses. Isso permite com que a pressão aplicada ajude a melhorar a circulação, reduzir o edema e favorecer a cicatrização adequada.
Quanto à pressão adequada, o ideal é utilizar uma pressão de 24mmHg. Se a pressão ultrapassar 30mmHg, a compressão pode causar necrose tecidual.
3. Proteção solar:
Para reduzir o risco de desenvolver um quelóide, você deve proteger a área do sol. Cobrir a área com roupas pode ajudar, mas se as roupas não cobrirem a área quando você estiver ao ar livre, use protetor solar.
Utilize protetor solar com FPS 30 ou superior, com proteção de amplo espectro e que seja resistente à água. Para obter melhores resultados e eficácia, aplique o protetor solar 15 minutos antes de sair de casa.
4. Corticosteroides intralesionais injetáveis:
Sendo uma terapia acessível e eficaz, os corticosteroides injetáveis atuam como tratamento de primeira linha na opinião de muitos médicos.
Geralmente, a triancinolona é injetada em uma concentração de 2,5mg a 20mg para queloides faciais ou 20mg a 40mg para queloides não faciais.
Os corticosteróides suprimem os mediadores da inflamação da ferida e o crescimento de fibroblastos enquanto aumentam a degradação do colágeno.
As injeções são repetidas mensalmente até que o queloide fique mais plano e macio. Para obter melhores resultados, o tratamento pode ser combinado com outras terapias.
5. Excisão cirúrgica:
Em uma excisão cirúrgica, um bisturi é utilizado para remover o queloide. Geralmente, a triancinolona ou outro medicamento chamado interferon é injetado antes, durante ou após a excisão, com o objetivo de prevenir o retorno do queloide.
Devido à alta taxa de recorrência entre 45% e 100%, esse método precisa ser associado a uma terapia adjuvante, como radiação pós-cirúrgica ou corticosteroides intralesionais injetáveis.
6. Interferon-alfa:
Os interferons são citocinas que medeiam interações celulares complexas, incluindo funções imunorreguladoras, antifibróticas e antiproliferativas. Ajudam a ativar o sistema imunológico.
Como opções de tratamento terapêutico para queloides, o interferon alfa-2b e interferon gama apresentam efeitos promissores, podendo ser injetados depois que um queloide é removido por cirurgia para prevenir a recorrência.
7. Radioterapia:

A radioterapia é melhor utilizada como terapia adjuvante entre 24 a 28 horas após a excisão. Ela pode ser administrada em dose única de tratamento ou fracionada por um período de tempo.
É necessário ter cautela em pacientes menores de 18 anos de idade e em áreas vulneráveis, como cabeça, pescoço e mama, pois acarreta um risco inerente de carcinogênese.
8. Laser:
Sessões sucessivas de laser de corante pulsada, por exemplo, já mostraram induzir o achatamento e a regressão dos queloides. Laser de corante pulsada é uma forma de terapia a laser não ablativa que tem como alvo a microvasculatura queloide para melhorar a aparência da cicatriz.
Acredita-se que o laser de corante pulsada cause dano microvascular, resultando em hipóxia local e diminuição do suprimento de nutrientes, que serve como catalisador para diversas alterações bioquímicas na cicatriz.
Outros lasers, como lasers fracionados, também têm sido usados para tratar queloides. O tratamento a laser pode ser combinado com injeção intralesional de corticosteroides ou fluorouracil.
Se você tem tendência a desenvolver queloides, fique atento ao tomar medidas para evitar a formação dessas cicatrizes. É recomendado evitar piercings, tatuagens ou qualquer enxerto que seja desnecessário.
Após uma pequena lesão na pele, trate-a imediatamente para evitar o surgimentos de queloides. A variedade de terapias disponíveis para a prevenção e tratamento de queloides está em constante expansão, com progresso de novas estratégias.