A dor crônica afeta mais de um terço das pessoas acima de 50 anos, mas não deve ser encarada como uma consequência inevitável do envelhecimento. Esta condição, definida como dor persistente por mais de três meses, exige avaliação cuidadosa e tratamento personalizado. A abordagem multidisciplinar combina medicamentos, intervenções não farmacológicas e estratégias de autocuidado para melhorar a qualidade de vida e manter a independência funcional.
O que é Dor Crônica em Idosos?
Dor crônica é definida como dor que persiste por mais de 90 dias, afetando aspectos físicos, emocionais e sociais. Nos idosos, a vulnerabilidade aumenta devido à menor capacidade de regeneração tecidual, presença de múltiplas comorbidades e polifarmácia. O impacto vai além do desconforto físico, podendo levar a depressão, isolamento social e perda de autonomia.
Dados Importantes sobre Dor Crônica
Principais Causas e Tipos de Dor
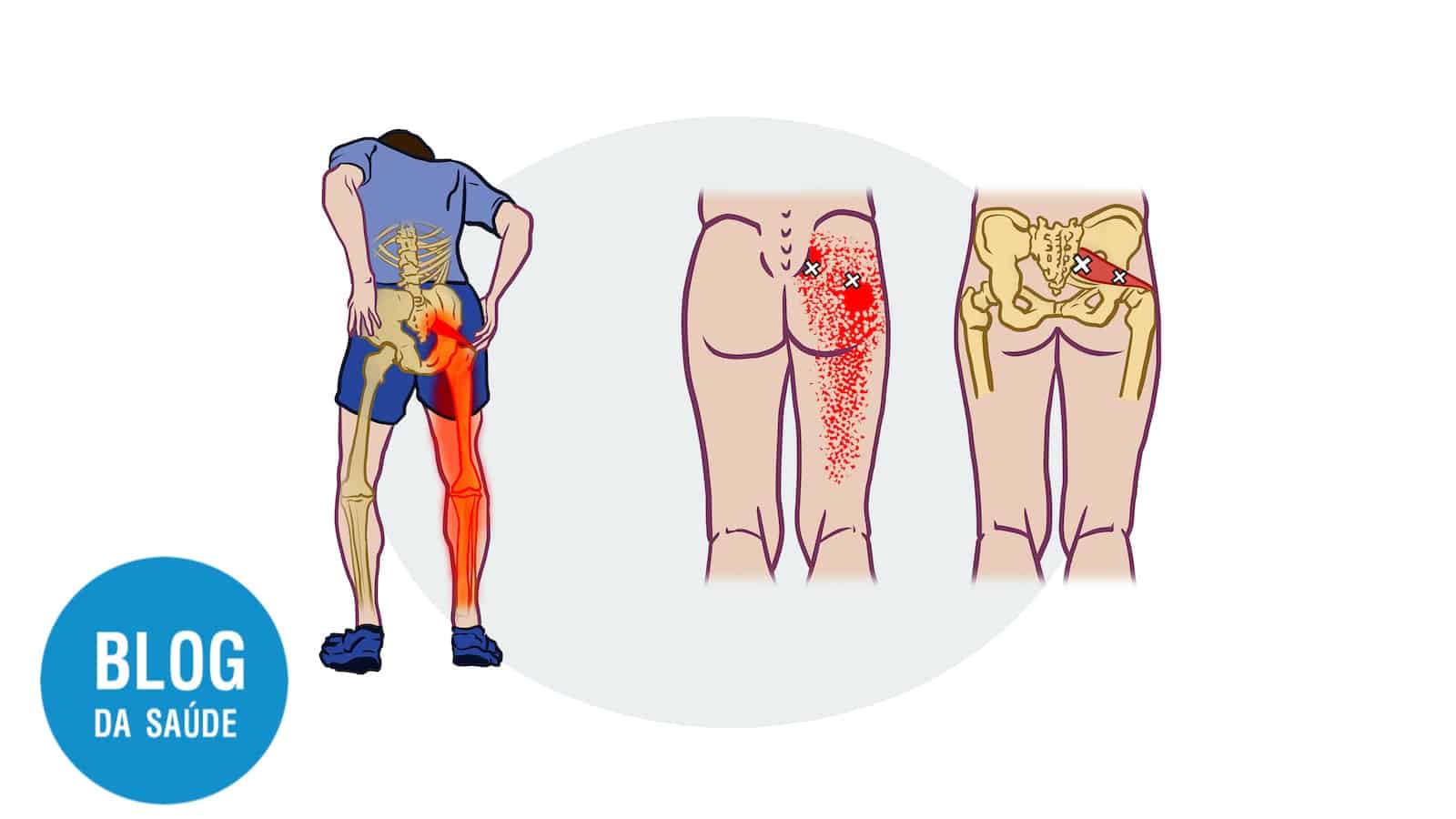
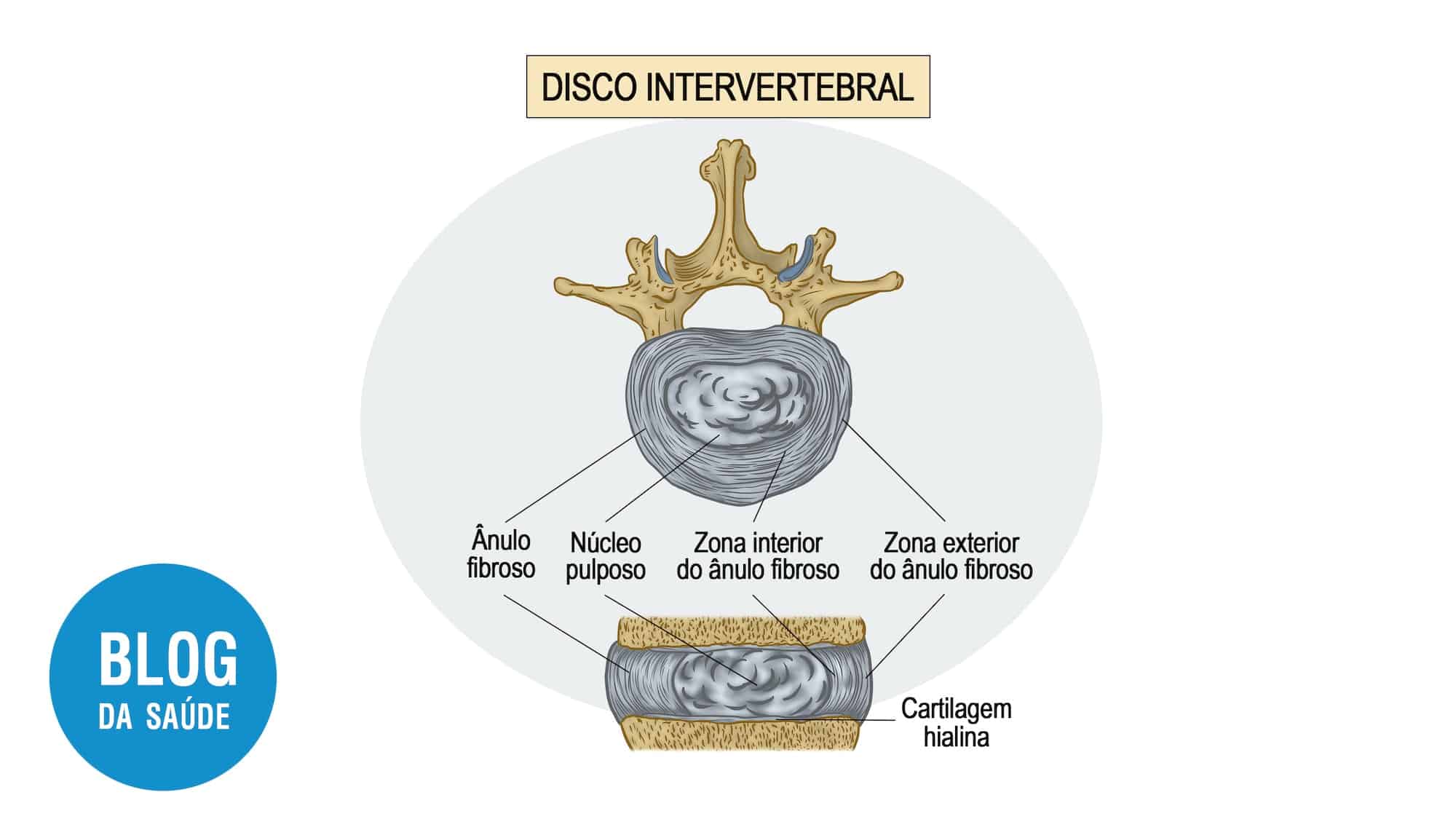
A dor crônica em idosos tem origem multifatorial, envolvendo desgaste articular, doenças crônicas e alterações neurológicas. Compreender o mecanismo da dor é fundamental para escolher o tratamento adequado.
Principais Origens da Dor Crônica
Classificação da Dor
A dor pode ser classificada em dois tipos principais:
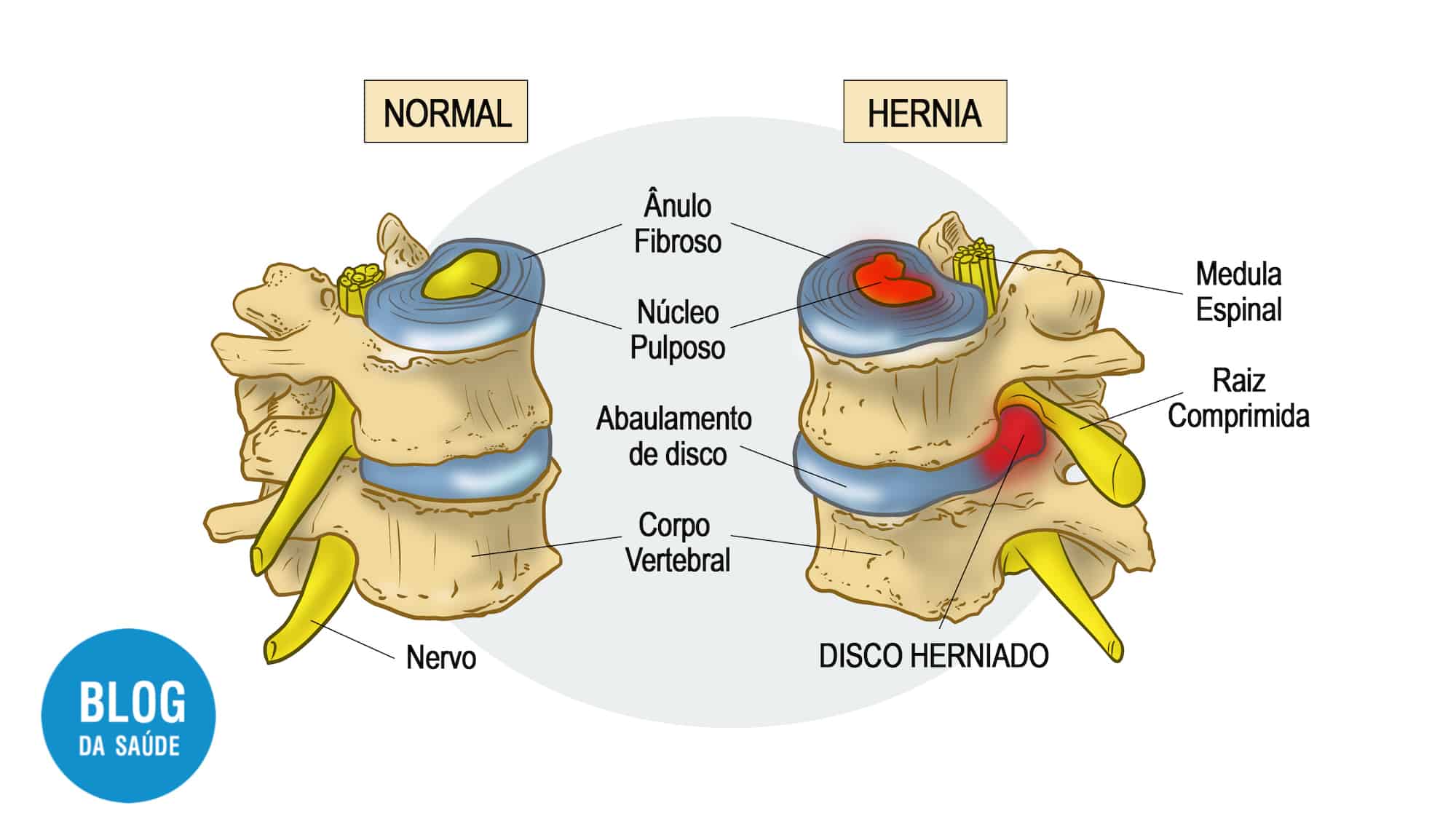
Dor Nociceptiva: Resulta de lesão ou inflamação de tecidos. É a dor mais comum em osteoartrite, artrose e dor lombar degenerativa.
Dor Neuropática: Causada por lesão ou disfunção dos nervos. Exemplos incluem neuropatia diabética e neuralgia pós-herpética.
Avaliação Clínica e Diagnóstico
A avaliação deve ser abrangente, considerando o contexto biopsicossocial do idoso. Aplicação de escalas de dor validadas, exame físico detalhado e revisão de medicamentos são essenciais.
Sinais de Alerta
Certos sintomas exigem investigação imediata:
Tratamento Farmacológico
O tratamento medicamentoso deve ser individualizado, considerando comorbidades, função renal/hepática, risco de quedas e interações medicamentosas. A regra geral é “começar baixo e ir devagar” (start low, go slow).
Algoritmo de Tratamento Farmacológico
Paracetamol ± Adjuvantes
Dose máxima 3g/dia. Associação com antidepressivos ou anticonvulsivantes se dor neuropática
Opióides Fracos (Tramadol, Codeína)
Usar se paracetamol inadequado. Considerar formulações de liberação prolongada
Opióides Fortes (Buprenorfina, Oxicodona)
Reservado para dor severa refratária. Requer monitoramento estrito e controle de efeitos adversos
Analgésicos Não-Opioides
Paracetamol (Acetaminofeno): Primeira linha para dor leve a moderada. Vantagem: perfil de segurança superior em idosos. Dose recomendada: 500-1000mg a cada 6-8 horas, não excedendo 3g/dia. Reduzir dose em insuficiência hepática. Monitorar função hepática em uso crônico.
Anti-inflamatórios Não Hormonais (AINEs)
Devem ser usados com cautela extrema devido a riscos cardiovasculares, renais e gastrointestinais. Preferir formulações tópicas quando disponíveis.
Diclofenaco, Naproxeno, Ibuprofeno: Usar na menor dose eficaz por período curto (7-14 dias). Sempre associar a um protetor gástrico (omeprazol 20mg/dia). Contraindicado em insuficiência renal moderada a grave, hipertensão descontrolada e histórico de úlcera/hemorragia digestiva.
⚠️ Cuidado com os AINEs em Idosos
Risco de lesão renal, hipertensão, insuficiência cardíaca e sangramento gastrointestinal aumenta significativamente após 65 anos. Avaliar relação risco-benefício cuidadosamente.
Medicamentos Adjuvantes
São essenciais no tratamento da dor neuropática e podem potencializar analgésicos convencionais.
Antidepressivos Tricíclicos (Amitriptilina, Nortriptilina):
- Dose para dor: 10-50mg ao deitar (menor que para depressão)
- Efeito analgésico independente do antidepressivo
- Efeitos adversos: constipação, boca seca, sedação, risco de quedas. Iniciar com 10mg e titular lentamente
- Monitorar ECG em doses >75mg/dia
Anticonvulsivantes (Gabapentina, Pregabalina):
- Pregabalina: iniciar 75mg/dia, pode aumentar até 300mg/dia
- Gabapentina: reduzir dose em insuficiência renal (CrCl <79 mL/min)
- Efeitos adversos: tontura, sonolência, edema periférico
Opióides
Reservados para dor moderada a grave refratária a outras terapias. Requer consentimento informado, monitoramento de efeitos adversos e avaliação regular de necessidade.
Tramadol: Opioide fraco, também inibe recaptação de serotonina. Dose: 50-100mg a cada 6 horas. Risco de convulsões em doses altas. Interage com antidepressivos ISRS/ISRN.
Buprenorfina Transdérmica: Opioide forte com perfil favorável em idosos. Iniciar com patch 5mcg/hora a cada 7 dias. Vantagens: menor risco de depressão respiratória, boa adesão. Monitorar função hepática.
Oxicodona: Potência dupla da morfina. Iniciar 5mg a cada 6 horas (liberação imediata) ou 10mg a cada 12 horas (liberação prolongada). Formulação combinada com naloxona reduz efeitos gastrointestinais.
Metadona: Usar apenas com experiência médica. Requer ECG prévio e durante tratamento (risco de prolongamento QT). Dose inicial 2,5-5mg/dia.
💡 Dica do Especialista: Monitoramento de Opióides
Avaliar mensalmente: eficácia analgésica, funcionalidade, efeitos adversos (constipação, tontura, sonolência), sinais de uso indevido e necessidade de continuidade. Considerar redução gradual se dor controlada por 3 meses.
Tratamentos Não Farmacológicos
A base do tratamento da dor crônica envolve intervenções que não dependem exclusivamente de medicamentos, reduzindo a carga farmacológica e melhorando resultados.
Evidência das Intervenções Não Farmacológicas
Melhora funcional e reduz dor em osteoartrite e dor lombar. Frequência: 2-3x/semana
Reduz catastrofização e melhora coping. Eficácia comprovada em dor neuropática
Reduz tensão muscular e componente emocional da dor
Útil em dor neuropática e musculoesquelética. Sem efeitos sistêmicos
Exercícios e Reabilitação
Aeróbico de Baixo Impacto: Caminhada, hidroginástica, ciclismo ergométrico. Melhora condicionamento cardiovascular sem sobrecarregar articulações. Duração: 20-30 minutos, 3-5 vezes/semana.
Fortalecimento Muscular: Contrapõe sarcopenia e reduz carga articular. Foco em quadríceps (extensão de joelho), glúteos e core. Resistência leve a moderada, 2-3 séries de 10-15 repetições.
Alongamento e Mobilidade: Manter amplitude articular e reduzir rigidez. Yoga e tai chi chuan mostram benefícios em equilíbrio e qualidade de vida.
Tecnicas de Estimulação Elétrica Neuromuscular: Pode ser utilizada para fortalecimento em idosos com limitações para exercícios voluntários.
Intervenções Psicológicas
Terapia Cognitivo-Comportamental (TCC): Reduz pensamentos catastróficos sobre dor, melhora adesão ao tratamento e qualidade do sono. Protocolos de 8-12 sessões mostram eficácia duradoura.
Mindfulness e Meditação: Reduz percepção da intensidade da dor e componente emocional. Prática diária de 10-20 minutos.
Educação em Dor: Grupos de apoio e workshops sobre neurofisiologia da dor empoderam pacientes e reduzem ansiedade.
Intervenções Físicas
Termoterapia e Crioterapia: Calor para rigidez muscular (15-20 minutos); gelo para flares inflamatórios agudos (10-15 minutos).
Acupuntura: Reconhecida como prática complementar eficaz em dor lombar crônica e osteoartrite de joelho.
Massoterapia: Reduz tensão muscular e melhora bem-estar geral. Evitar técnicas muito intensas em idosos osteoporóticos.
Abordagem Multidisciplinar e Monitoramento
O tratamento ideal envolve equipe com médico geriatra, reumatologista ou ortopedista, psicólogo, fisioterapeuta e enfermeiro. Reavaliações periódicas garantem eficácia e segurança.
Linha do Tempo do Tratamento Ideal
Prevenção e Autocuidado
Prevenir a dor crônica começa anos antes do surgimento dos sintomas. Estratégias de lifestyle são as medidas mais eficazes e de menor custo.
Modificações de Estilo de Vida
Atividade Física Regular: O “remédio” mais importante. Aeróbico (caminhada 30min/dia), fortalecimento (2x/semana), flexibilidade (alongamento diário). Reduz incidência de osteoartrite e dor lombar em até 40%.
Controle de Peso: Cada quilo perdido reduz em 4kg a carga no joelho em pacientes com osteoartrite.
Sono Adequado: 7-8 horas de sono restaurador melhora limiar de dor. Evitar cafeína após 15h, manter ambiente escuro e fresco.
Alimentação Anti-inflamatória: Dieta mediterrânea (peixes, azeite, frutas, vegetais) reduz marcadores inflamatórios. Ômega-3 pode ter efeito analgésico modesto.
Educação e Suporte
Grupos de Apoio: Reduzem isolamento e compartilham estratégias de coping. Disponíveis em centros de saúde e associações de pacientes.
Tecnologia Assistiva: Andadores, bengalas, assentos elevados reduzem carga articular e dor mecânica.
Monitoramento Doméstico: Diário de dor ajuda identificar gatilhos e padrões. Aplicativos móveis facilitam registro e compartilhamento com equipe de saúde.
✅ Checklist de Autocuidado Mensal
- ✓ Praticar exercícios prescritos ≥3 vezes/semana
- ✓ Registrar intensidade da dor diariamente (escala 0-10)
- ✓ Revisar medicamentos para identificar duplicidade
- ✓ Participar de atividade social semanalmente
- ✓ Avaliar qualidade do sono e hidratação
- ✓ Consultar equipe de saúde se aparecer novo sintoma
Perguntas Frequentes sobre Dor Crônica em Idosos
Tire suas dúvidas sobre dor crônica na terceira idade
A dor crônica é normal na terceira idade?
Não. Dor crônica não é parte normal do envelhecimento. É um sinal de que algo precisa ser investigado e tratado. Associar dor à idade (etarismo) pode levar ao tratamento inadequado e piora da qualidade de vida. Procure avaliação médica para identificar causas tratáveis.
Por que devo evitar anti-inflamatórios se tenho mais de 65 anos?
Após 65 anos, o risco de efeitos adversos dos AINEs aumenta dramaticamente: lesão renal, problemas cardíacos, hemorragia digestiva e aumento da pressão arterial. O corpo elimina estes medicamentos mais lentamente, e o risco interage com outras doenças e medicamentos. Prefira paracetamol e opções não farmacológicas.
Quando devo procurar o médico imediatamente?
Procure urgência se a dor for súbita e intensa (especialmente no peito), se vier com febre alta, perda de peso inexplicada, fraqueza muscular progressiva ou dormência que piora rapidamente. Para dor que interfere no sono ou atividades diárias, marque consulta em até 2-3 semanas.
Opióides são seguros para idosos usar em casa?
Sim, quando bem indicados e monitorados. Opióides fracos (tramadol) e fortes (buprenorfina) podem ser usados com segurança em idosos selecionados. Requerem dose inicial baixa, titulação lenta e monitoramento de efeitos adversos como constipação e tontura. Sempre com receita médica.
Exercício físico não aumenta a dor?
Quando orientado e progressivo, o exercício reduz a dor crônica a longo prazo. Inicialmente pode haver desconforto, mas o fortalecimento muscular prot
Quando orientado e progressivo, o exercício reduz a dor crônica a longo prazo. Inicialmente pode haver desconforto, mas o fortalecimento muscular protege articulações, melhora circulação e libera endorfinas. Comece devagar e sob supervisão profissional.
Como posso saber se meu tratamento está funcionando?
Use uma escala de dor diária (0-10) e registre atividades que consegue fazer. O tratamento é eficaz se reduzir dor em pelo menos 30% e melhorar função (caminhar, vestir-se, dormir). Se após 4-6 semanas não houver melhora, discuta ajustes com seu médico.
Antidepressivos são usados só para depressão?
Não. Em baixas doses, antidepressivos tricíclicos (amitriptilina) e ISRSN (duloxetina) têm ação analgésica independente. Agem nos neurotransmissores da dor. São especialmente úteis em dor neuropática e fibromialgia, mesmo sem depressão associada.
Diário de dor realmente ajuda?
Sim. Registrar intensidade da dor, horário, atividades, medicamentos e gatilhos ajuda a equipe médica identificar padrões e ajustar tratamento. Também aumenta consciência sobre fatores que melhoram ou pioram a dor, facilitando autocontrole.
Posso usar medicamentos de venda livre sem risco?
Não. Medicamentos como dipirona e paracetamol têm riscos se usados incorretamente. Paracetamol >3g/dia causa lesão hepática. Dipirona pode afetar medula óssea em uso crônico. Sempre informe seu médico sobre todos os medicamentos que usa, incluindo fitoterápicos.