A Fibromialgia consiste em uma doença crônica reumática, caracterizada por dor generalizada no sistema musculoesquelético, que migra para vários outros pontos do corpo, afetando a qualidade de vida e bem-estar dos pacientes.
A fibromialgia é uma síndrome que se manifesta nos tecidos moles, sejam músculos, ligamentos ou tendões, mas não afeta as articulações ou os ossos.
Esta patologia pode atingir pessoas de todos os gêneros, idades, etnias e grupos socioeconômicos, mas afeta especialmente as mulheres entre 20 à 50 anos. Estima-se que 2 a 8% da população adulta sofra com essa doença[1]Abeles AM, Pillinger MH, Solitar BM, Abeles M. Narrative review: the pathophysiology of fibromyalgia. Annals of internal medicine. 2007 May 15;146(10):726-34..
As causas dessa doença ainda são desconhecidas, mas estudos revelam que podem estar relacionadas com a desregulação de certas substâncias do sistema nervoso central.
Alguns fatores parecem contribuir para o desenvolvimento da fibromialgia, dentre eles o estresse, algum traumatismo físico como cirurgia ou acidente grave, ou algum trauma psicológico como morte de ente querido e divórcio[2]Häuser W, Ablin J, Fitzcharles MA, Littlejohn G, Luciano JV, Usui C, Walitt B. Fibromyalgia. Nature reviews Disease primers. 2015 Aug 13;1(1):1-6..
Exames laboratoriais – para excluir outras patologias crônicas
Exames de sangue podem ser solicitados pelo seu médico para excluir outras causas possíveis de dor crônica, fadiga crônica e depressão.
Estes exames incluem:
| Nome do exame | Indicações | Outras patologias de dor crônica que podem ser excluídas |
|---|---|---|
| Hemograma completo | Avaliação de anemia, infecções, inflamação e outras doenças sistêmicas | Artrite reumatoide, lúpus eritematoso sistêmico, doença de Lyme, espondilite anquilosante |
| Velocidade de hemossedimentação (VHS) | Avaliação de inflamação sistêmica | Artrite reumatoide, lúpus eritematoso sistêmico, espondilite anquilosante, doença de Lyme |
| Proteína C-reativa (PCR) | Avaliação de inflamação sistêmica | Artrite reumatoide, lúpus eritematoso sistêmico, espondilite anquilosante, doença de Lyme |
| Fator reumatoide (FR) | Avaliação de artrite reumatoide | Artrite reumatoide, lúpus eritematoso sistêmico |
| Anticorpos antinucleares (ANA) | Avaliação de lúpus eritematoso sistêmico | Lúpus eritematoso sistêmico, artrite reumatoide |
| Anticorpos anti-citrulina (anti-CCP) | Avaliação de artrite reumatoide | Artrite reumatoide |
| Anticorpos anti-Ro/La | Avaliação de síndrome de Sjögren | Síndrome de Sjögren, lúpus eritematoso sistêmico |
| Teste de Lyme | Avaliação de infecção por Borrelia burgdorferi (causadora da doença de Lyme) | Doença de Lyme |
| Teste de função hepática | Avaliação de doenças hepáticas | Hepatite C, cirrose hepática |
| Vitamina D | Avalia níveis de vitamina D | Deficiência de vitamina D, que pode resultar em dores musculares |
| Dosagem de cálcio | Avaliação de distúrbios do metabolismo do cálcio | Hiperparatireoidismo, hipoparatireoidismo |
| Dosagem de magnésio | Avaliação de deficiência de magnésio | Deficiência de magnésio |
| Dosagem de ferritina | Avaliação de deficiência de ferro ou sobrecarga de ferro | Anemia por deficiência de ferro, hemocromatose |
| Dosagem de hormônio da tireoide (TSH) | Avaliação de função tireoidiana | Hipotireoidismo, hipertireoidismo |
| Dosagem de ácido úrico | Avaliação de gota | Gota |
Esses exames são úteis na avaliação de pacientes com fibromialgia, pois ajudam a excluir outras patologias de dor crônica que podem ter sintomas semelhantes.
É importante ressaltar que não há um teste específico para diagnosticar fibromialgia, portanto, a exclusão de outras doenças é fundamental para o diagnóstico correto.
É recomendável que os pacientes consultem um médico para realizar uma avaliação completa e solicitar os exames necessários.
Como fazer diagnóstico de fibromialgia?

Até o presente momento, não existem análises ou exames laboratoriais que comprovem a presença da fibromialgia. Na prática, o diagnóstico é essencialmente clínico, não havendo testes específicos para o diagnóstico.
Os médicos costumam solicitar exames complementares de diagnóstico, o chamado “diagnóstico de exclusão”, que serve para descartar outras doenças que poderiam se assemelhar com a fibromialgia.
Até que se chegue ao diagnóstico correto de fibromialgia, deve ser realizado o diagnóstico diferencial com outras doenças musculares (como Síndrome Dolorosa Miofascial, miopatias inflamatórias), doenças reumáticas (como polimialgia reumática), doenças endócrinas (como hipotiroidismo e hipertiroidismo), doenças infecciosas (como síndrome pós-viral), doenças neurológicas (como polineuropatia, doença de Parkinson e esclerose múltipa), doenças neoplásicas (como mieloma múltiplo), doenças psiquiátricas (como depressão e ansiedade) e Síndrome de Fadiga Crônica[3]Häuser W, Thieme K, Turk DC. Guidelines on the management of fibromyalgia syndrome–a systematic review. European journal of pain. 2010 Jan 1;14(1):5-10..
Apesar de não existirem exames específicos laboratoriais que permitam diagnosticar a fibromialgia, os exames complementares de diagnóstico são de extrema importância, pois ajudam a descartar outras doenças com sintomas semelhantes que também são característicos da fibromialgia.
Vídeo sobre Fibromialgia – Aprenda Mais
Estudos médicos para diagnóstico de fibromialgia
Diversas pesquisas, a nível de alguns países, relatam a longa espera pela definição do diagnóstico de fibromialgia, que muitas vezes, estende-se por vários anos, acarretando em danos pessoais e emocionais para os pacientes que enfrentam os sintomas.
Em um estudo publicado em 2010, pela revista BioMed Central Health Services Research, os autores avaliaram 800 pacientes com fibromialgia e 1622 médicos em 6 países europeus, México e Coreia do Sul. Esses pacientes esperaram, em média, quase um ano para se consultarem com um médico, apresentando-se a 3 ou 4 médicos diferentes antes de receber o diagnóstico. Em todo esse processo, houve uma demora de, em média, 2 anos até o diagnóstico final de fibromialgia.
A demora no diagnóstico de fibromialgia e dor difusa

O diagnóstico de fibromialgia, é atrasado, na maioria dos casos, considerando o período que o doente demora para ir ao médico, acrescentado ao tempo de avaliações para o diagnóstico.
Essa dificuldade para o diagnóstico correto da doença é assumida em muitos outros estudos e pesquisas, até pelo fato de que os sintomas de fibromialgia podem ser facilmente confundidos com os de outras patologias.
Estratégias para diagnóstico de fibromialgia
Uma excelente estratégia para o diagnóstico requer um processo multidisciplinar, com o intuito de alcançar uma abordagem mais completa e exata dos sintomas da doença.
As vantagens da multidisciplinaridade envolvem a facilidade no diagnóstico, facilidade para o bem-estar do doente e a promoção de sua segurança, respondendo melhor às suas dificuldades e necessidades. Além disso, a multidisciplinaridade intervém de forma mais eficaz, em comparação quando o diagnóstico é realizado isoladamente.
Critérios de diagnóstico de fibromialgia
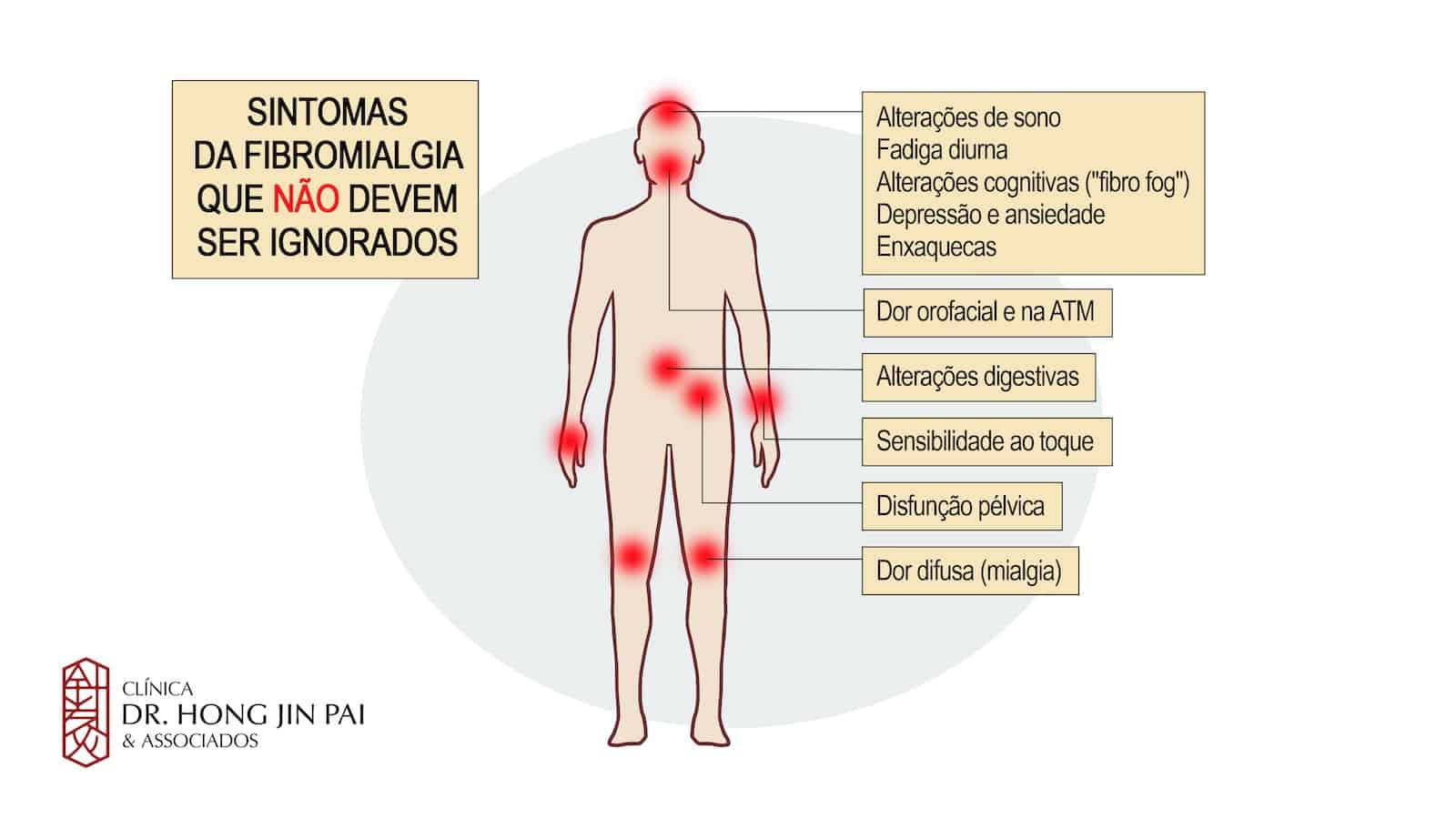
Desde 1980, vários critérios diagnósticos foram elaborados, embora não houvesse unanimidade. Em 1990, o Colégio Americano de Reumatologia (ACR) elaborou critérios de classificação que foram aceitos pela comunidade científica, porém, apesar do avanço desses critérios, ao longo dos anos surgiram várias críticas, principalmente no que diz respeito a excessiva valorização da dor difusa em relação aos sintomas, como fadiga, rigidez matinal e perturbações do sono.
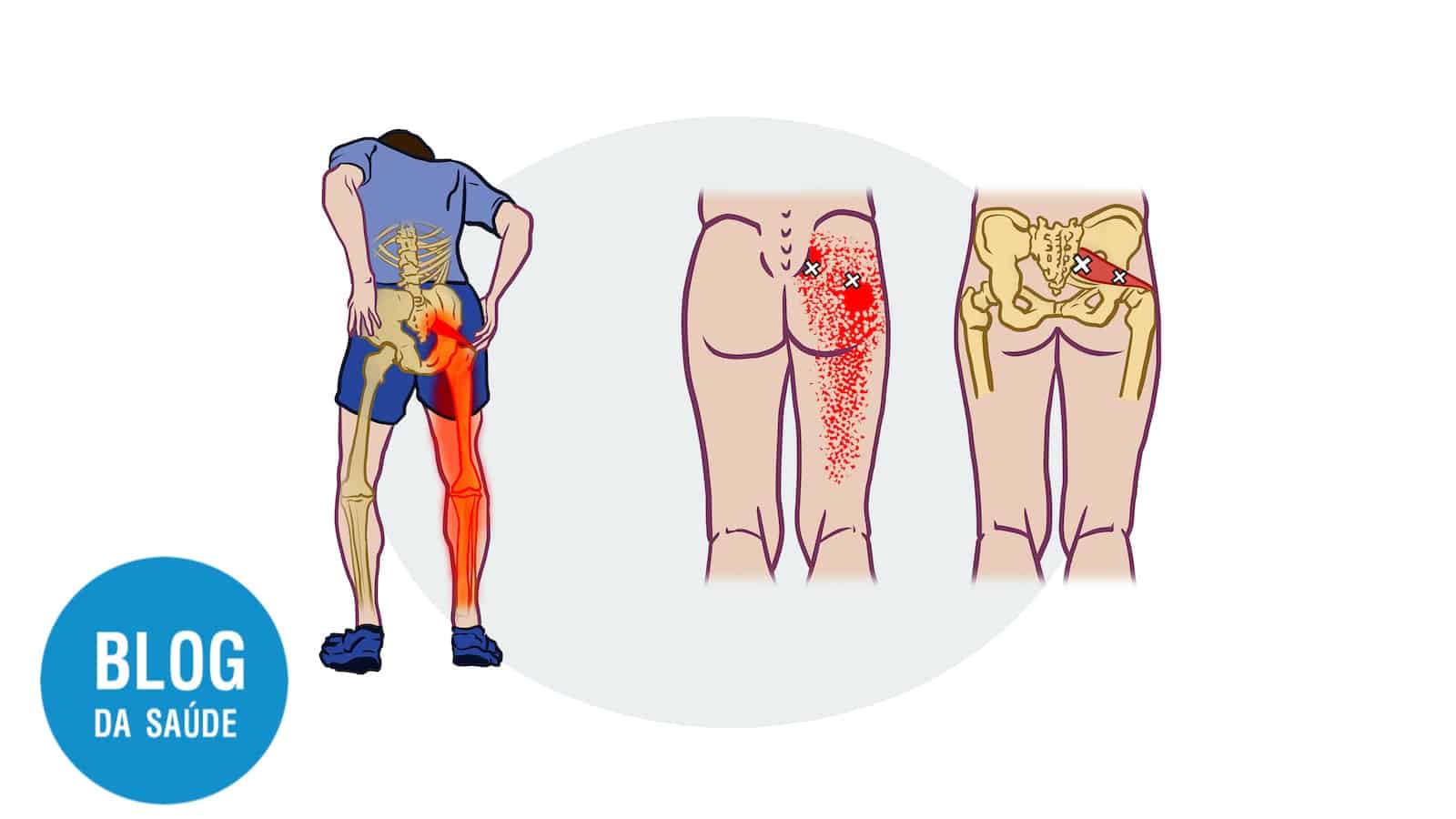
Nesse período foram definidos 18 pontos distribuídos pelo corpo que poderiam indicar sensibilidade aumentada[4]Goldenberg DL, Burckhardt C, Crofford L. Management of fibromyalgia syndrome. Jama. 2004 Nov 17;292(19):2388-95..
Em 2010, o Colégio Americano de Reumatologia elaborou novos critérios preliminares diagnósticos, incluindo vários sintomas, mas estes também foram modificados posteriormente, e hoje se encontram em análise pela comunidade médica reumatológica.
Esses critérios foram publicados na revista Arthritis Care and Research, e de acordo com isso, uma pessoa tem fibromialgia se apresentar três condições: índice de dor intensa (WPI) de 7 ou mais e escala de gravidade de sintomas (SS) com pontuação de 5 ou superior; sintomas por pelo menos 3 meses; e inexistência de outro distúrbio que explique os seus sintomas.
Um artigo publicado na Revista Brasileira de Reumatologia, em 2017, buscou estabelecer diretrizes baseadas em evidências científicas para o diagnóstico da fibromialgia, com o objetivo de melhorar a qualidade da assistência médica. A coleta de evidência foi elaborada por meio de nove questões clínicas, com a participação de todos os membros da Comissão de Dor, Fibromialgia e de Reumatismos de Partes Moles da Sociedade Brasileira de Reumatologia.
As recomendações dadas pelo artigo científico abordam que a presença da dor difusa é essencial para o diagnóstico da fibromialgia.
Os pontos dolorosos também podem ser úteis para o diagnóstico, desde que avaliados juntamente com outros distúrbios funcionais. Sobre os pontos, os pacientes com dor difusa e com menos de 11 pontos dolorosos, tendem a ter menor gravidade da dor, menos distúrbios do sono e risco de ansiedade e depressão[5]Mease P. Fibromyalgia syndrome: review of clinical presentation, pathogenesis, outcome measures, and treatment. The Journal of Rheumatology Supplement. 2005 Aug 1;75:6-21..
Os distúrbios do sono, as alterações de cognição e a fadiga devem ser considerados para o diagnóstico da doença.
Além disso, não existem evidências cientificas para recomendar o emprego da termografia e o uso da polissonografia para o diagnóstico da fibromialgia. E deve haver uma mensuração sistemática dos transtornos de humor por meio de instrumentos válidos e adequados.
Conclusão
Resumindo, para não restar dúvidas, o diagnóstico de fibromialgia é essencialmente clínico, não havendo exames laboratoriais que comprovem a doença.
Uma abordagem multidisciplinar é de extrema relevância para um diagnóstico mais eficaz, levando em conta as condições de cada paciente e a experiência do médico.
Referências Bibliográficas
| ↑1 | Abeles AM, Pillinger MH, Solitar BM, Abeles M. Narrative review: the pathophysiology of fibromyalgia. Annals of internal medicine. 2007 May 15;146(10):726-34. |
|---|---|
| ↑2 | Häuser W, Ablin J, Fitzcharles MA, Littlejohn G, Luciano JV, Usui C, Walitt B. Fibromyalgia. Nature reviews Disease primers. 2015 Aug 13;1(1):1-6. |
| ↑3 | Häuser W, Thieme K, Turk DC. Guidelines on the management of fibromyalgia syndrome–a systematic review. European journal of pain. 2010 Jan 1;14(1):5-10. |
| ↑4 | Goldenberg DL, Burckhardt C, Crofford L. Management of fibromyalgia syndrome. Jama. 2004 Nov 17;292(19):2388-95. |
| ↑5 | Mease P. Fibromyalgia syndrome: review of clinical presentation, pathogenesis, outcome measures, and treatment. The Journal of Rheumatology Supplement. 2005 Aug 1;75:6-21. |