Medicamentos para analgesia de dor moderada a severa
Sentir dor é passar por uma experiência sensorial com grande influência sobre o humor. Também por isso queixas de dor sempre foram alvo de atenção da área médica. A dor pode ser sinal de alguma patologia em curso, além de, dependendo da sua duração, incapacitar o indivíduo para conduzir a própria rotina diária.
Dessa forma, muito empenho científico ao longo dos séculos levou à evolução do manejo químico da dor. No que diz respeito a esse tema, a medicina contemporânea conta com fármacos em diferentes classes: analgésicos, anti-inflamatórios não esteroidais, antiespasmódicos, anticonvulsivantes e antidepressivos.
Os analgésicos são os medicamentos preferenciais no combate à dor. Analgesia significa anular a sensibilidade à dor, procedimento concretizado na grande maioria das vezes com substâncias químicas.

Portanto, estancar a dor era o objetivo principal no desenvolvimento dessa categoria de fármacos. Remédios nas outras classes citadas acima são considerados analgésicos adjuvantes, pois a ação principal deles não é a analgesia.
Os analgésicos estão divididos em dois grupos: não opioides e opioides. Os não opioides ganham preferência no tratamento clínico da dor, principalmente se essa tem causa conhecida e é de intensidade leve a moderada.
No entanto, em alguns quadros de dor intensa como a dor pós-operatória, a de origem oncológica, a dor típica da crise do nervo ciático e em casos de politraumatismo, os analgésicos não opioides podem ser menos eficazes. Então, são indicados os analgésicos opioides.
Analgésicos opioides

Um caldo branco retirado dos frutos da planta papoula do oriente ou dormideira é chamado de ópio. Os sumérios, povo que habitava a Ásia central, além dos egípcios antigos, já conheciam os efeitos euforizantes do pó produzido a partir desse caldo.
Com a evolução do conhecimento sobre o próprio corpo, o ser humano identificou nas membranas das células nervosas receptores específicos para alcaloides do ópio. Então, a presença de receptores opioides nas células explica a reação do organismo quando esse está sob o efeito de alcaloides presentes no ópio.
Esses alcaloides, estejam eles na sua conformação original (substância extraída diretamente da planta), semissintética (estrutura química original modificada parcialmente) ou sintética (estrutura química original replicada em laboratório) provocam reações no corpo.
Ao interagir com um receptor opioide, uma das ações de um analgésico opioide é promover a analgesia. Na grande maioria dos casos, opioides fracos conseguem aliviar, por exemplo, a dor neuropática e experiências dolorosas associadas a patologias como osteoartrite e artrite reumatoide.
Já a prescrição de opioides mais potentes são alvo de controvérsia na área médica em virtude da possibilidade do desenvolvimento de dependência psicológica.
Além disso, analgésicos opioides como um todo, embora promovam analgesia com grande eficácia, expõem o usuário a efeitos colaterais adversos.
Alguns deles são:
- Depressão respiratória: frequência respiratória lenta, irregular
- Hipotensão ortostática: queda brusca da pressão arterial quando o indivíduo se mantém em pé
- Alterações hormonais como diminuição dos níveis de ACTH, cortisol, estrogênio e testosterona
- Alterações de humor, uma vez que eles reduzem a flexibilidade neuronal e a produção de neurotransmissores por neurônios do hipocampo.
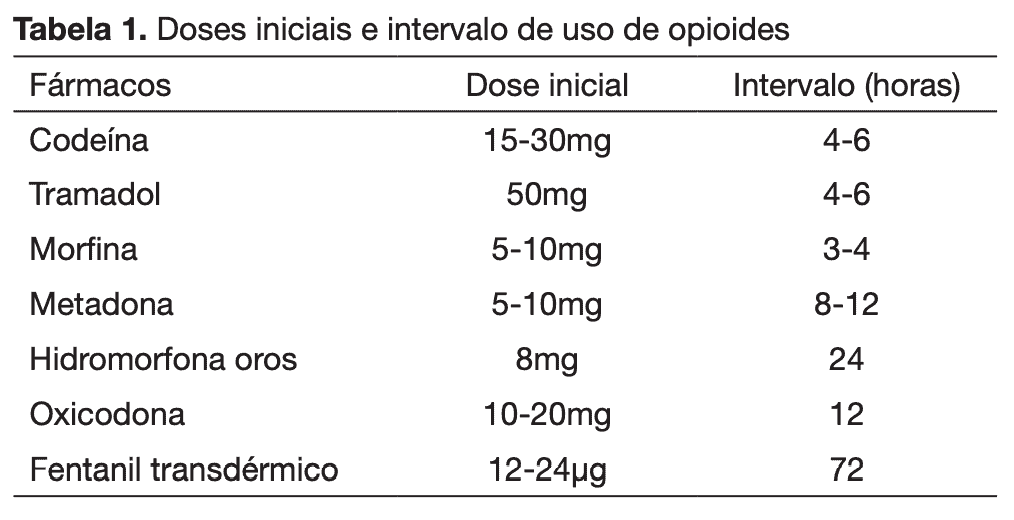
Opioides fracos
Opioides fracos geralmente são prescritos para tratamento de dor crônica, por exemplo, dor de etiologia conhecida que se estende por três meses ou mais.
Obviamente, eles são administrados quando analgésicos não opioides apresentam efeito limitado ou nulo.
O motivo é que não se deve submeter o paciente desnecessariamente a efeitos adversos e à possibilidade de intoxicação.
Os opioides fracos mais comumente usados são:
Tramadol
Indicado para dores moderadas a intensas, o tramadol age se ligando aos receptores opioides do tipo µ. Seu efeito é semelhante ao das endorfinas, neurotransmissores responsáveis pela sensação de bem-estar.
Geralmente a dor cessa dentro de 30 a 60 minutos após a administração do tramadol, sendo que seu efeito é mantido por até 8 horas.
As formulações de liberação imediata devem ser sempre precedidas pelas de liberação lenta ou prolongada.
Codeína
Sob o nome técnico fosfato de codeína, esse medicamento também se liga aos receptores opioides do sistema nervoso central e impede que impulsos associados à percepção da dor cheguem a ele. Preferido por muito médicos para quadros de dor crônica que não cessa com analgésicos não opioides.
É também capaz de diminuir o reflexo da tosse.
Opioides fortes ou potentes

O alívio da dor é obtido rapidamente, fato que traduz a relevância dessa classe de drogas. São indicados para dor aguda, que requer intervenção imediata.
No caso de dor crônica e de etiologia conhecida, devem ser administrados somente após a tentativa de manejo com opioides fracos.
Ou seja, não são medicamentos considerados de primeira linha. Isso porque, conforme informado anteriormente, opioides fortes podem causar dependência psicológica.
A dependência faz com que o paciente abandone o propósito de experimentar a analgesia para focar apenas no efeito tranquilizador do opioide.
Embora a incidência desse desvio seja baixa entre pacientes com dor oncológica, as chances do desenvolvimento de dependência psicológica não podem ser desprezadas quando se trata de portadores de patologias associadas a dores intensas e crônicas.
Principalmente em casos envolvendo histórico de fármaco-dependência. Os analgésicos opioides fortes mais comumente administrados são:
Morfina
Isolado em 1803, a morfina é um alcaloide naturalmente encontrado no ópio. O efeito final da ligação entre moléculas de morfina e receptores opioides se dá sobre a condutância de íons Na+ para o citoplasma das células. Essa ligação também bloqueia os canais de Ca++.
As duas ações combinadas dificultam a despolarização das membranas plasmáticas e, portanto, a transmissão do impulso nervoso. Uma vez que os receptores opioides estão amplamente distribuídos no organismo, o efeito da morfina não se restringe ao sistema nervoso central.
O trato gastrointestinal também é afetado com uma diminuição dos movimentos peristálticos.
Metadona
A metadona é um opioide sintético que ficou conhecido por seu uso na prevenção da síndrome de abstinência em pacientes dependentes depois da interrupção brusca da administração de opioides. Portanto, essa função resultou em certa estigmatização do medicamento e resistência a seu uso como analgésico.
No entanto, sua potência analgésica é 5 a 10 vezes superior à da morfina. A formulação de liberação prolongada tem meia-vida que pode se estender por até 24 horas. Por outro lado, a interação da metadona com outras drogas ocorre com mais frequência do que com a morfina.
Ainda assim, algumas equipes médicas enaltecem características da metadona que viabilizam sua prescrição para quadros de dor crônica não oncológica: ausência de metabólitos ativos, custo relativamente baixo, intervalos de administração propiciadores de comodidade (8 em 8 ou 12 em 12 horas).
Oxicodona
Quimicamente semelhante à codeína, a oxicodona tem uma eficácia comparável à da morfina. Assim como o tramadol, a oxicodona também vem sendo usada para tratamento da dor oncológica.
Porém, pesquisas recentes não encontraram evidências de que esse medicamento produz efeito analgésico desejado em quadros de dor neuropática ou de neuralgia pós-herpética. Além disso, após a sua administração os mesmos efeitos adversos da morfina foram observados.
Rotação de opioides
Os pacientes que necessitam do uso de opioides para tratar dores crônicas podem desenvolver tolerância farmacológica a eles. Isso significa que o medicamento passa a não ser mais eficaz em promover a analgesia, mesmo com o aumento da dose.
O surgimento de efeitos colaterais insuportáveis é outro componente da tolerância. As causas do desenvolvimento da tolerância são múltiplas. Por exemplo, as diferenças genéticas entre pacientes quanto a resposta à dor e quanto à variabilidade de tipos de receptores opioides influenciam no desenvolvimento da tolerância.
Esteja presente logo no início do tratamento ou um longo tempo depois da primeira administração, a tolerância a opioides demanda a adoção do que se conhece como rotação.
A rotação consiste na prática médica de alternar entre analgésicos opioides. Ela segue prerrogativas básicas. Alguns hospitais e clínicas criam seus próprios algoritmos e manuais como forma de orientar profissionais na condução da alternância.
No caso de muitos manuais, geralmente se trabalha com a ideia de que os opioides de liberação prolongada atuam melhor do que os de liberação imediata. No entanto, os dados que corroboram essa prerrogativa ainda são escassos.
Em uma revisão do tema produzida em 2014, uma equipe médica encontrou apenas seis ensaios clínicos que avaliaram a eficácia e a segurança dessas formulações em pacientes com dor crônica não oncológica. Em nenhum dos ensaios ficou evidenciado a superioridade funcional dos opioides de liberação prolongada sobre os de liberação imediata.
Características individuais são consideradas na escolha do opioide substituto do anterior: idade, tipo de síndrome dolorosa, função renal. A equivalência das doses também é um fator imprescindível a ser pensado na rotação.
Existem tabelas de conversão de doses para cada dupla de opioides, pois se espera que a dose do medicamento a ser administrado produza o mesmo efeito analgésico da dose do medicamento substituído.

O período de transição entre um e outro opioide precisa ser cuidadosamente monitorado. Além disso, a possiblidade de interação dessa nova droga com outros medicamentos que eventualmente o paciente já esteja fazendo uso também é um aspecto fundamental a ser avaliado.
Em conclusão, medicamentos opioides para dor precisam de seleção e administração responsável, levando-se em conta primeiramente a relação custo/benefício.
Não há dúvida de que essa classe de fármacos simboliza uma vitória do conhecimento humano sobre o sofrimento físico e mental.
No entanto, uma vez que os efeitos colaterais dos opioides são impactantes no metabolismo e as diferenças biológicas individuais influenciam na resposta a eles, todas as precauções precisam ser tomadas.
Efeitos adversos dos opióides
Nem todo mundo tem efeitos colaterais dos opióides.
Alguns dos efeitos adversos do uso de opióides incluem:
- Náuseas e vômitos: O uso de opióides estimula os receptores opióides presentes no trato gastrointestinal, bem como no centro do vômito do cérebro, causando náuseas e vômitos. Alguns opióides, como a morfina e a codeína, causam mais náuseas do que outros opióides.
- Sonolência ou sedação: Sabe-se que os opióides, principalmente a morfina, causam sedação e sonolência graves. As pessoas que tomam opióides são, portanto, aconselhadas a evitar dirigir e operar máquinas pesadas para evitar acidentes.
- Alterações na pele: Uma reação alérgica chamada urticária pode se desenvolver e causar uma erupção cutânea caracterizada por inchaços vermelhos, com coceira e elevados. Isso é causado pela liberação de histamina em resposta ao uso de opióides.
- Miose: Consiste na formação de pupilas pequenas e contraídas, semelhante à forma como as pupilas respondem à luz brilhante.
- Constipação: Os opióides causam movimentos peristálticos lentos no trato digestivo. Isso causa estase ou perda de movimento do conteúdo intestinal e leva à constipação grave, especialmente no caso de uso prolongado.
- Depressão respiratória: O mecanismo respiratório em resposta a um baixo nível de oxigênio no sangue pode ser suprimido. À medida que o oxigênio no sangue cai e o dióxido de carbono no sangue aumenta, há um aumento no impulso para a respiração. No entanto, os opioides afetam negativamente a resposta ventilatória à hipoxemia, aumentando, portanto, o risco de hipoventilação. No entanto, isso ocorre principalmente em casos de opioides mais potentes e tomados em doses mais altas
- Efeitos psicológicos: Os opióides dão origem a uma sensação de euforia e também podem levar a alucinações, delírio, tontura e confusão. Pode haver alguma perda de memória e dor de cabeça.
Muitos efeitos colaterais dos analgésicos opióides podem ser evitados.
Alguns dos leves, como náusea, coceira ou sonolência, geralmente desaparecem sem tratamento após alguns dias, à medida que seu corpo se ajusta ao medicamento. Informe o seu médico ou enfermeiro se estiver tendo algum efeito colateral e peça ajuda para gerenciá-lo.
Referências
Gaskell, H., Derry, S., Stannard, C., & Moore, R. A. (2016). Oxycodone for neuropathic pain in adults. The Cochrane Database of Systematic Reviews, 7(7), CD010692.
Kraychete, D. C., & Sakata, R. K. (2012). Use and rotation of opioids in chronic non-oncologic pain. Brazilian Journal of Anesthesiology, 62(4), 554-562.
Ribeiro, S., Schmidt, A. P., & Schmidt, S. R. G. (2002). O uso de opioides no tratamento da dor crônica não oncológica: o papel da metadona. Revista Brasileira de Anestesiologia, 52(5), 644-651.