Uma jornada detalhada desde a crise aguda até a recuperação funcional, com base na ciência mais recente e na experiência clínica de uma das principais clínicas de dor do Brasil.
12 min de leitura
Introdução: A Dor que Não Respeita Fronteiras
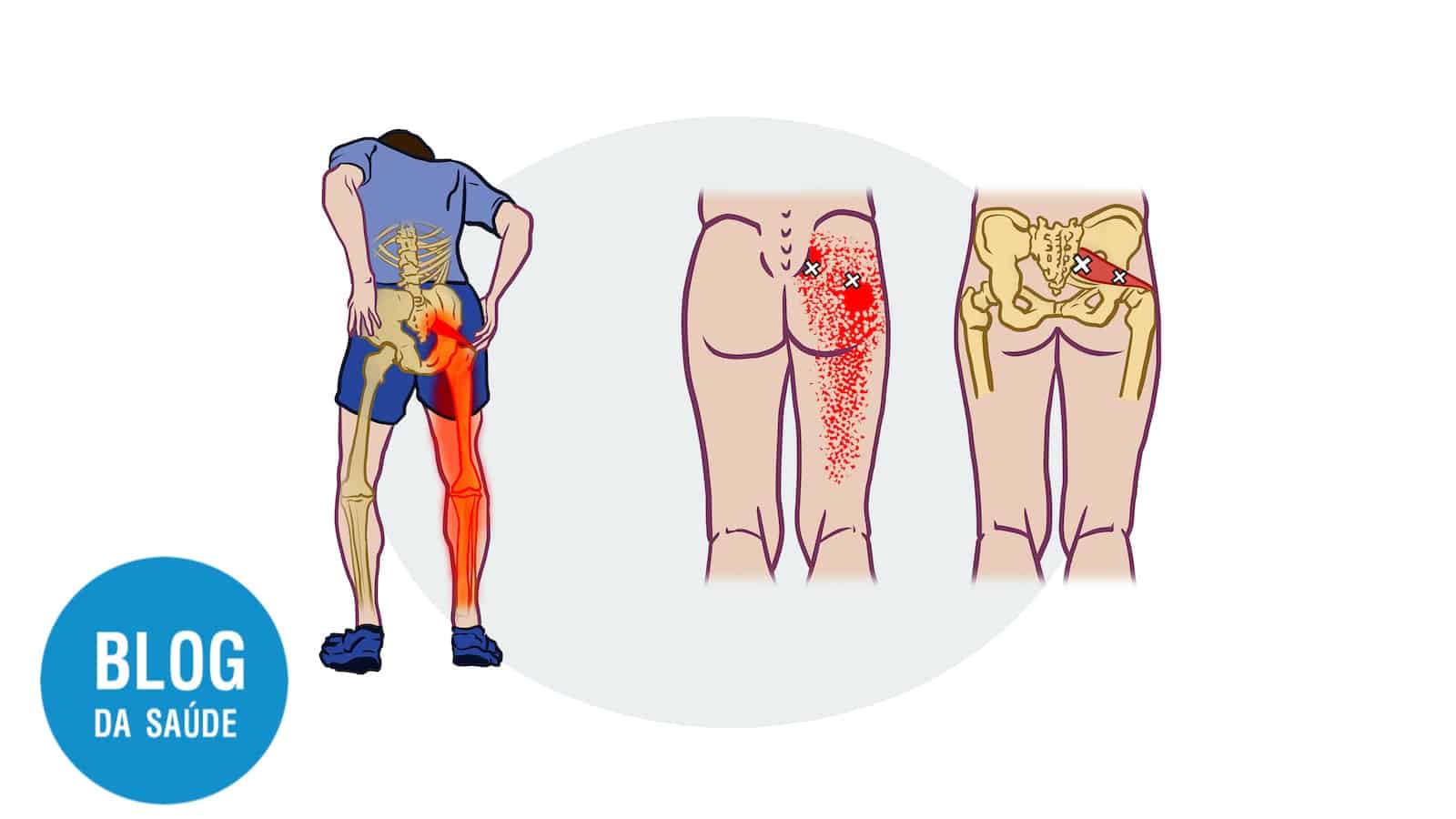
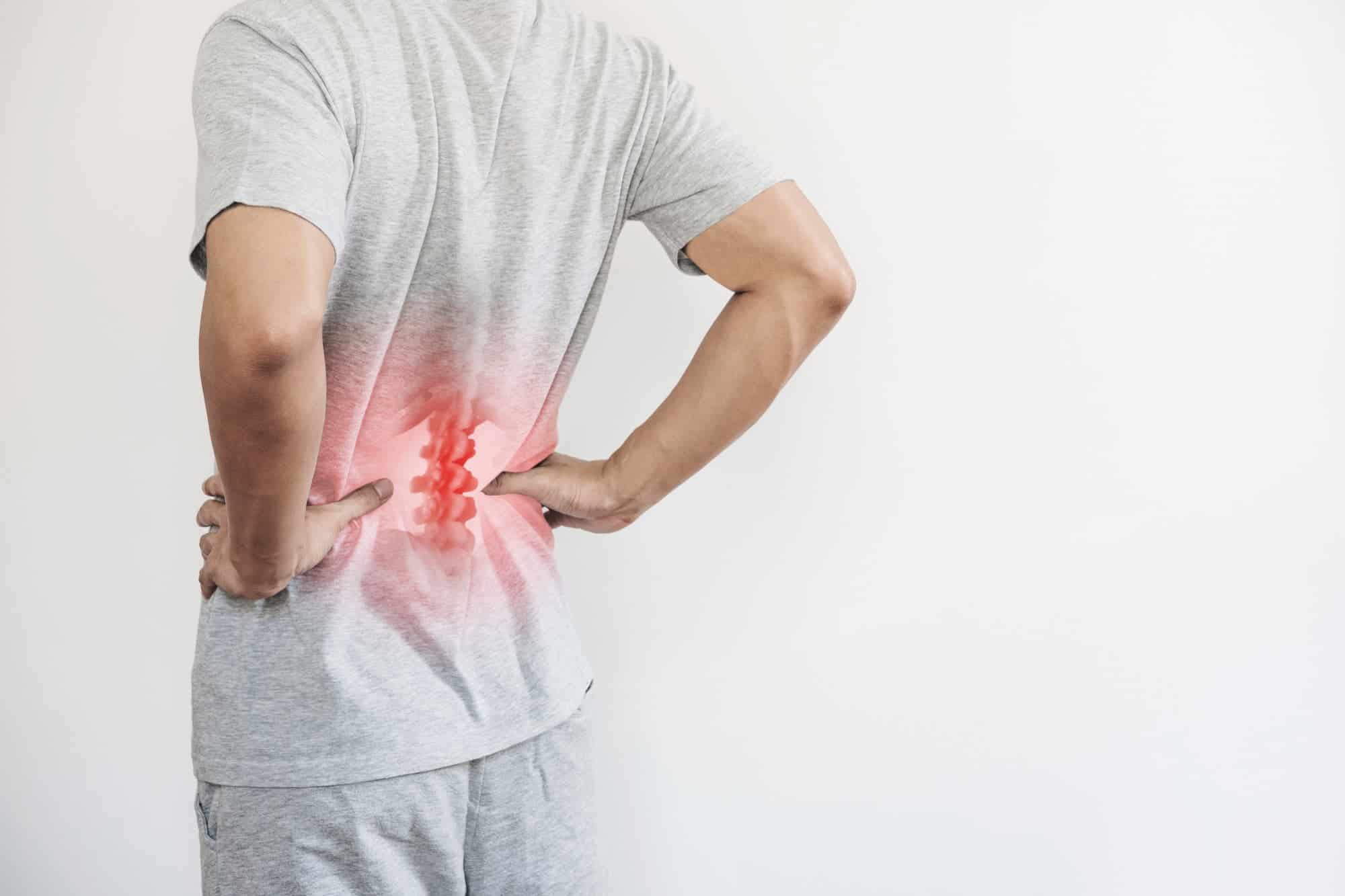
Uma faixa de fogo que desce pela perna. Um formigamento persistente que atrapalha o sono. A dificuldade simples de sentar ou calçar os sapatos. A ciática é mais do que uma dor nas costas; é uma experiência incapacitante que afeta cerca de 40% da população em algum momento da vida, segundo dados epidemiológicos globais.
A pergunta que ecoa na mente de quem sofre é direta e urgente: “Quanto tempo vai durar isso?”. A resposta, infelizmente, raramente é simples. Diferentemente de uma torção de tornozelo com um tempo previsível de cicatrização, a inflamação do nervo ciático segue uma linha do tempo complexa, influenciada por uma série de fatores únicos para cada pessoa.
Sou o Dr. Marcus Yu Bin Pai, PhD, médico fisiatra e especialista em dor pela USP. Nesta clínica, dedicamos nossa prática a descomplicar essas questões. Este artigo não apenas responderá à pergunta sobre o tempo, mas o guiará através da ciência, das opções de tratamento baseadas em evidência e das estratégias para você retomar o controle da sua vida.
Ciática em Números: O Impacto Real
40% da população mundial terá um episódio de dor ciática ao longo da vida.
~90% dos casos melhoram significativamente sem cirurgia em 6 semanas.
5-10% evoluem para dor crônica, persistindo além de 3 meses.
2x maior é a chance de afastamento do trabalho comparado a outras dores lombares.
O Problema: Mais do que uma “Dor no Nervo”
Por décadas, a ciática foi tratada de forma excessivamente simplista, como uma simples “compressão nervosa”. Hoje, a medicina da dor entende que se trata de um fenômeno neuro-inflamatório complexo. O nervo ciático, o maior e mais longo do corpo humano, torna-se um canal para uma tempestade bioquímica de dor.
Por que a Inflamação Persiste?
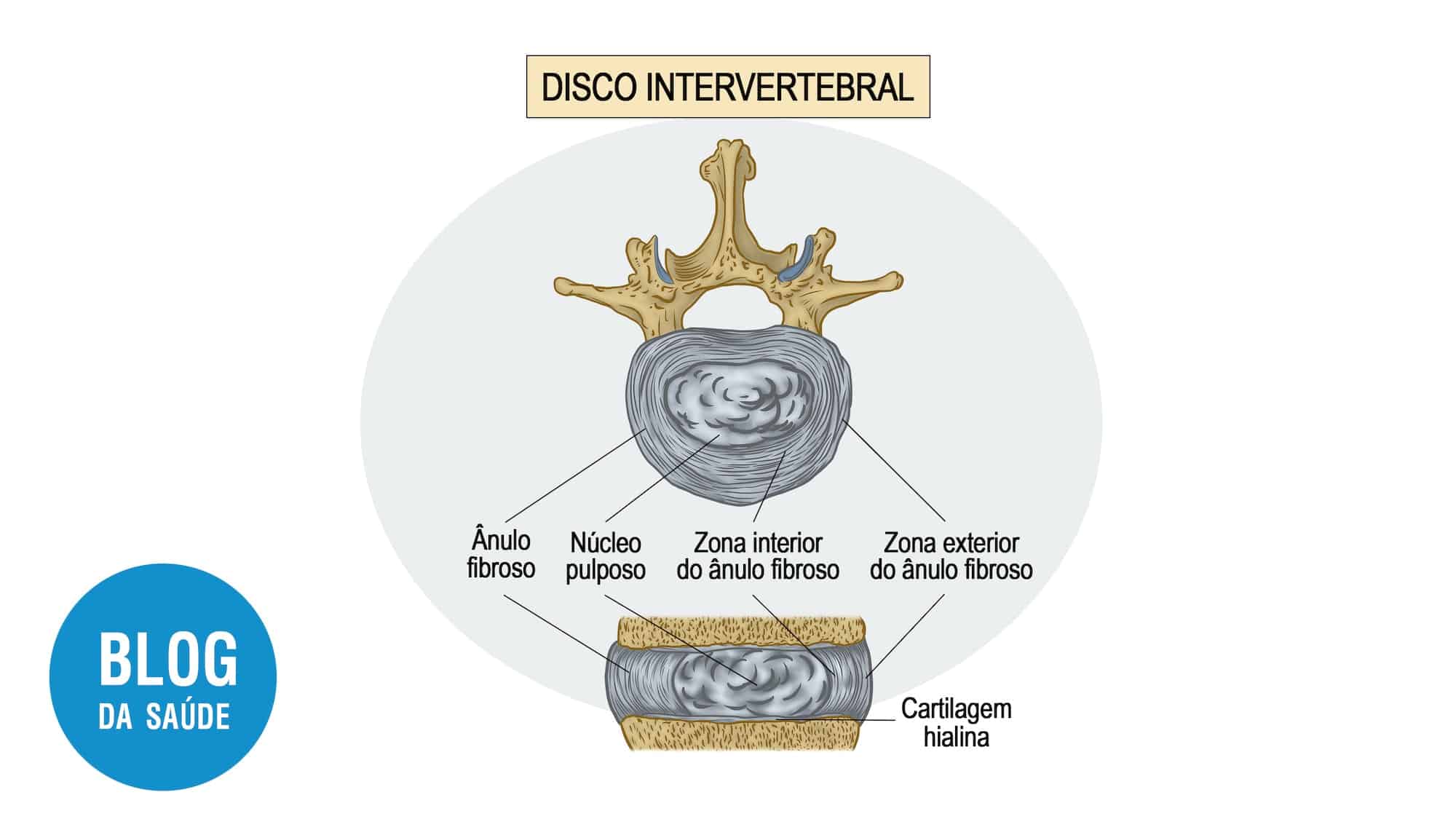
A inflamação não é o vilão inicial, mas sim um mecanismo de defesa que sai do controle. Quando uma estrutura (como um disco intervertebral herniado) comprime ou irrita a raiz nervosa, desencadeia uma cascata inflamatória.
Substâncias como o Fator de Necrose Tumoral-alfa (TNF-α) e as Interleucinas são liberadas, tornando o nervo hiperexcitável. Essa sensibilização periférica e central é o motivo pelo qual um leve toque na perla pode ser percebido como uma queimadura intensa.
Mito vs. Fato: Desfazendo Equívocos sobre a Ciática
Mito: “Descanso absoluto na cama é o melhor tratamento.”
Fato: O repouso prolongado descondiciona a musculatura e pode piorar a dor. A movimentação precoce e orientada é fundamental para a recuperação.
Mito: “Se a dor é intensa, a única solução é a cirurgia.”
Fato: A grande maioria dos casos (cerca de 90%) responde muito bem a tratamentos não-cirúrgicos e minimamente invasivos. A cirurgia é reservada para situações específicas.
Mito: “A ressonância magnética sempre mostra a causa exata da dor.”
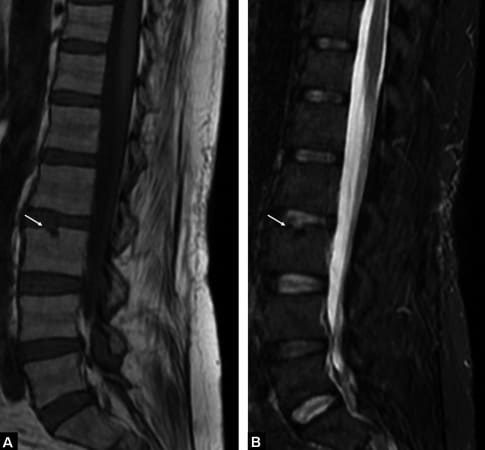
Fato: Imagens como hérnias de disco são frequentemente encontradas em pessoas sem nenhum sintoma. O diagnóstico é clínico, correlacionando os sintomas com os achados de imagem.
A Ciência da Inflamação Nervosa: O Que Acontece Dentro do Seu Corpo
Imagine o nervo ciático como um cabo de fibra óptica de alta precisão, contendo milhares de fios (fibras nervosas) que transmitem sinais de movimento, sensação e controle. Uma hérnia de disco é como uma pedra pressionando esse cabo.
Mas o dano mecânico é só o início. A pressão interrompe o fluxo de nutrientes e oxigênio para o nervo (isquemia) e danifica sua bainha protetora (bainha de mielina). Isso desencadeia a liberação dos mediadores inflamatórios, que são como “faíscas químicas” que mantêm o nervo em estado de alarme constante.
A Fronteira da Pesquisa: Novos Alvos para o Tratamento
Estudos dos últimos 5 anos, como os publicados no periódico Pain, têm focado no papel de citocinas específicas e no processo de neuroimunomodulação. Descobriu-se que as células gliais (células de suporte do sistema nervoso) não são meras espectadoras, mas ativas participantes na manutenção da dor crônica.
Isso abre portas para tratamentos mais direcionados, como medicamentos biológicos e técnicas de neuromodulação, que buscam “acalmar” o sistema nervoso de forma mais precisa, indo além do simples combate à inflamação periférica.
🩺Pérola Clínica do Dr. Marcus Yu Bin Pai
“Na nossa prática, explicamos aos pacientes que a dor ciática é como um incêndio. Primeiro, há a causa da faísca (a hérnia, o músculo apertado). Depois, há o próprio fogo (a inflamação). E, por fim, há a fumaça que se espalha e ativa outros alarmes (a sensibilização central). Um tratamento eficaz precisa atuar nas três frentes: remover a fonte de irritação, apagar o fogo inflamatório e dissipar a fumaça da sensibilização. É por isso que uma única abordagem raramente é suficiente.”
A Jornada do Diagnóstico: Encontrando a Fonte Real da Dor
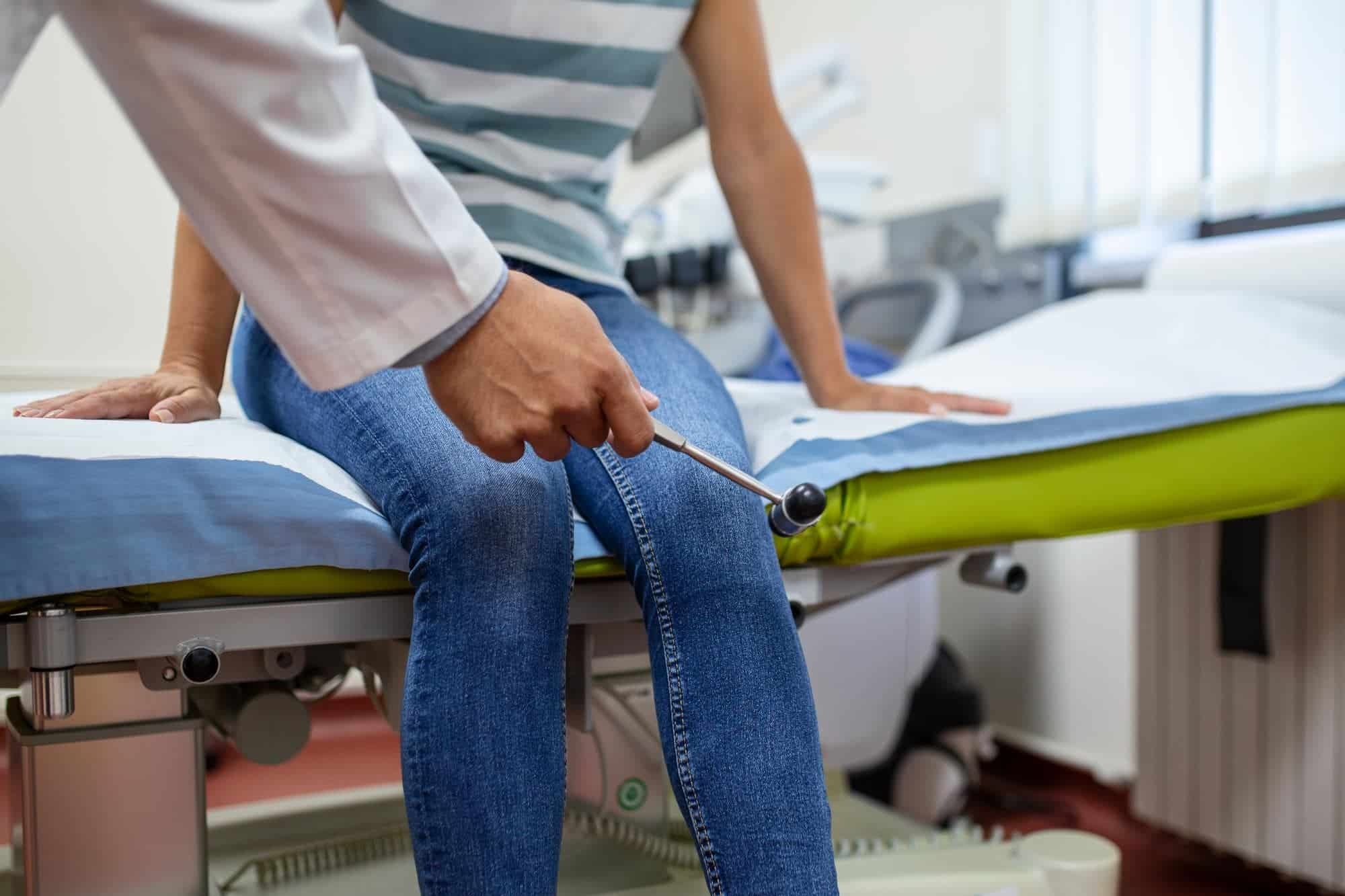
O diagnóstico da ciática é fundamentalmente clínico. Isso significa que a história detalhada que você conta e o exame físico minucioso são mais importantes, inicialmente, do que qualquer exame de imagem.
Autoavaliação: Você se identifica com estes sinais?
- Dor que irradia da região lombar/nádegas para a parte de trás da coxa, podendo chegar à panturrilha ou pé.
- Sensação de choque, queimação ou fisgada ao longo desse trajeto.
- Formigamento (parestesia) ou “alfinetes e agulhas” na perna ou pé.
- Fraqueza perceptível na perna (dificuldade para ficar na ponta do pé ou no calcanhar).
- Piora da dor ao sentar, tossir ou espirrar.
- Alívio ao deitar de lado com as pernas flexionadas.
Se você marcou mais de 3 itens, uma avaliação clínica com um especialista é altamente recomendada para um diagnóstico preciso.
Quando a Imagem é Necessária?
A ressonância magnética da coluna lombar é a ferramenta de escolha para visualizar as estruturas moles, como discos, nervos e medula. No entanto, ela é indicada principalmente quando:
- Os sintomas não melhoram após 4-6 semanas de tratamento conservador adequado.
- Há presença de sinais de alerta (“red flags”).
- É considerado um procedimento intervencionista ou cirurgia.
🚨Sinais de Alerta (Red Flags) que Requerem Atenção IMEDIATA
Procure um serviço de urgência se, junto com a dor ciática, você apresentar:
- Perda severa de força: Dificuldade súbita para levantar o pé (queda do pé) ou para ficar na ponta dos pés.
- Disfunção intestinal ou vesical: Perda do controle para urinar ou evacuar, ou retenção urinária.
- Anestesia em “sela”: Perda de sensibilidade na região das nádegas, períneo e coxas (como a área que toca na sela de um cavalo).
- Dor progressiva e incapacitante: Que piora rapidamente, não melhora com repouso e é insuportável.
Estes podem ser sinais da Síndrome da Cauda Equina, uma emergência neurocirúrgica rara, mas grave.
Quanto Tempo Leva? A Linha do Tempo Realista da Recuperação
A inflamação aguda do nervo ciático começa a se resolver, na maioria dos casos, dentro de 2 a 6 semanas. No entanto, “desinflamar” não significa necessariamente o fim de todos os sintomas. A recuperação da função e a resolução completa das sensações alteradas podem levar mais tempo.
Linha do Tempo da Recuperação Típica
Fase 1: Crise Aguda (Semanas 1-2)
O que acontece: Inflamação máxima, dor intensa, espasmo muscular. Foco no controle da dor e proteção.
Expectativa realista: O objetivo é tornar a dor tolerável para permitir movimentos básicos. A dor pode variar muito de um dia para o outro.
Fase 2: Recuperação Inicial (Semanas 3-6)
O que acontece: Inflamação começa a ceder. A dor de queimação/choque (radicular) geralmente melhora primeiro.
Expectativa realista: É comum a dor lombar local persistir um pouco mais. A reintrodução gradual de atividades e exercícios específicos é fundamental.
Fase 3: Recuperação Funcional (Meses 2-3)
O que acontece: O tecido nervoso continua seu processo de reparo (remoção de debris inflamatórios, regeneração da bainha de mielina).
Expectativa realista: Formigamentos ocasionais são normais. O foco muda para fortalecimento profundo, correção de movimentos e prevenção de recidivas.
Fase 4: Manutenção (A partir do 4º mês)
O que acontece: O nervo está estabilizado. O sistema neuromuscular reaprendeu os padrões corretos.
Expectativa realista: A consciência corporal e a manutenção de um core forte são a chave para evitar novos episódios.
É crucial entender que a cura não é linear. É comum ter dias melhores e outros piores. O progresso geral é o que importa. Se após 6 semanas de tratamento adequado não houver nenhuma melhora, é essencial reavaliar o diagnóstico e o plano terapêutico.
O Espectro de Tratamentos: Do Menos ao Mais Invasivo
A escolha do tratamento depende da fase, da intensidade, da causa subjacente e da resposta individual. Na Clínica Dr. Hong Jin Pai, prioritariamente uma abordagem step-up, começando sempre pelas opções menos invasivas.
Espectro de Opções de Tratamento
1. Autocuidado & Educação
O que é: Modificação de atividades, posicionamento antiálgico, aplicação de calor/bolsa de gelo, compreensão da condição.
Evidência: Base de qualquer tratamento eficaz. Estudos mostram que pacientes informados têm melhor adesão e resultados.
Tempo para alívio: Pode trazer conforto imediato e é fundamental desde o primeiro dia.
2. Fisioterapia Motora Especializada
O que é: Exercícios de mobilização neural, estabilização lombar (Método Mackenzie, RPG, Pilates Terapêutico), fortalecimento do core.
Evidência: Nível 1. Revisão Cochrane confirma que exercícios específicos superam o repouso para dor e função a médio/longo prazo.
Tempo para alívio: Melhora funcional pode começar em 2-4 semanas. Resultados sólidos em 6-8 semanas.
3. Medicamentos (Uso Racional)
O que é: Anti-inflamatórios, neuromoduladores (como gabapentina ou duloxetina), relaxantes musculares. Sempre com prescrição e monitoramento.
Evidência: Úteis na fase aguda para quebrar o ciclo dor-espasmo-inflamação. Efeitos a longo prazo são limitados sem outras terapias.
Tempo para alívio: Anti-inflamatórios: horas/dias. Neuromoduladores: podem levar 2-4 semanas para efeito pleno.
4. Procedimentos Minimamente Invasivos
Exemplos na nossa clínica: Infiltração epidural guiada por fluoroscopia, Bloqueio seletivo de raiz nervosa, Radiofrequência pulsada, Ondas de Choque, Laser de Alta Intensidade (HILT).
Como funcionam: Aplicam medicamento anti-inflamatório (corticoide) diretamente na raiz nervosa irritada (no caso das infiltrações), ou modulam a atividade do nervo e estimulam a regeneração tecidual (no caso da radiofrequência, laser e ondas de choque).
Evidência: Nível 1 para infiltração epidural. Estudo SPINE demonstrou alívio significativo da dor radicular e maior chance de evitar cirurgia. O Laser HILT tem robusta evidência para redução de inflamação e dor.
Tempo para alívio: Infiltração: alívio pode começar em 2-5 dias, com pico em 1-2 semanas. Laser/Ondas de Choque: efeito cumulativo ao longo de algumas sessões.
5. Cirurgia
O que é: Microdiscectomia, laminectomia. Remoção da parte do disco que está comprimindo o nervo.
Indicação: Reservada para casos com déficit neurológico progressivo, síndrome da cauda equina, ou dor intratável que não responde a 3-6 meses de tratamento conservador adequado.
Tempo para alívio: Alívio da dor radicular é frequentemente imediato pós-operatório. Recuperação funcional completa leva meses.
💡Ponto-Chave: A Inflamação Cede, Mas a Função Precisa Ser Reconstruída
O tempo para “desinflamar” o nervo (reduzir a tempestade química) é geralmente medido em semanas. No entanto, o tempo para recuperar a função plena, a confiança no movimento e prevenir recidivas é medido em meses e depende diretamente da reabilitação ativa e especializada. Tratar apenas a inflamação sem reabilitar a mecânica corporal é como consertar um vazamento sem limpar a água derramada – o problema pode retornar.
Por que uma Abordagem Multidisciplinar Faz a Diferença no Tempo de Recuperação
Na Clínica Dr. Hong Jin Pai, em São Paulo, partimos do princípio de que a ciática raramente é um problema de uma única causa. Uma hérnia de disco pode ser o gatilho, mas fraqueza do core, encurtamentos musculares, padrões de movimento disfuncionais e fatores psicossociais (como o medo do movimento) são combustíveis que mantêm a dor acesa.
Nosso Protocolo Integrado: Acelerando o Processo Natural de Cura
Um paciente típico em nossa clínica, o Sr. Carlos (nome alterado), chegou com dor ciática aguda há 4 semanas, sem melhora com medicamentos orais. Nossa abordagem foi:
- Avaliação Conjunta: Fisiatra (minha avaliação) + Fisioterapeuta especializado em coluna na mesma visita, cruzando achados clínicos e funcionais.
- Controle da Inflamação Aguda: Aplicação de Laser de Alta Intensidade (HILT) no trajeto do nervo e musculatura lombar para redução imediata da dor e inflamação, aliada a uma infiltração epidural guiada por imagem para atuar diretamente na raiz nervosa irritada.
- Reabilitação Precoce e Segura: Enquanto a inflamação era controlada, o fisioterapeuta iniciou técnicas de mobilização neural suave e exercícios de estabilização em descarga (sem agravar os sintomas).
- Transição para Fortalecimento: Após 2 semanas, com a dor radicular controlada, o paciente foi integrado ao Pilates Terapêutico com foco no core, alongamentos globais (RPG) e reprogramação do movimento.
O resultado: Em 4 semanas, o Sr. Carlos não apenas viu a dor intensa desaparecer, mas já estava recuperando a confiança para se mover e retomando atividades leves. O protocolo combinado atacou a inflamação, a causa biomecânica e o componente funcional simultaneamente.
Foco em Tratamentos Não-Cirúrgicos de Alta Precisão
Nossa clínica é especializada em opções intermediárias de altíssima eficácia, que preenchem a lacuna entre a fisioterapia comum e a cirurgia. Destaques:
- Infiltrações Guiadas por Imagem: Realizadas sob fluoroscopia ou ultrassom, garantem que o medicamento seja depositado no local exato da inflamação nervosa, maximizando o efeito e minimizando riscos.
- Laser de Alta Intensidade (HILT): Promove bioestimulação profunda, acelerando o metabolismo celular, reduzindo edema e modulando a dor de forma não-farmacológica.
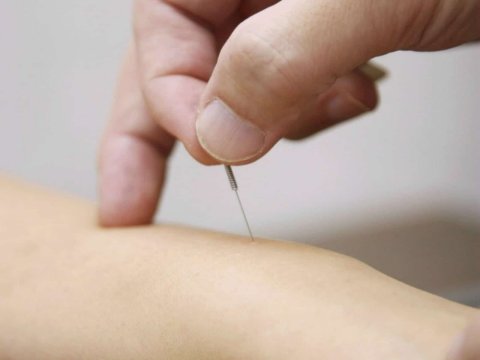
- Dry Needling / Acupuntura Médica: Liberam pontos-gatilho musculares (trigger points) que frequentemente simulam ou agravam a dor ciática.
- Terapia por Ondas de Choque: Excelente para desfibrosar e estimular a regeneração de tendões e músculos da região glútea (como o piriforme) que podem comprimir o nervo ciático.
Conselhos Práticos: O Que Você Pode Fazer Agora
5 Coisas que Seu Médico Pode Não Ter Dito (Mas que Fazem Diferença)
- O “Jeito Certo” de Sentar: Use um apoio lombar e evite ficar mais de 30-40 minutos na mesma posição. Levante-se e ande um pouco.
- Posição para Dormir: De lado, com um travesseiro entre os joelhos para alinhar o quadril. De barriga para cima, coloque um travesseiro sob os joelhos.
- Gelo vs. Calor: Use gelo (envolvido em pano) por 15-20 minutos sobre a área mais dolorosa (lombar/nádega) nas primeiras 48-72h de crise aguda para reduzir inflamação. Após esse período, o calor na lombar pode ajudar a relaxar a musculatura.
- Caminhar é Remédio: Caminhadas curtas e em terreno plano, dentro do limite da dor, são um dos melhores exercícios na fase de recuperação.
- Respiração e Dor: A dor causa tensão, que piora a dor. Pratique respirações diafragmáticas profundas (enchendo a barriga de ar) por 5 minutos, várias vezes ao dia, para ativar o sistema nervoso parassimpático (de relaxamento).
✅Sinais Positivos (Green Flags) em um Profissional ou Tratamento
- O profissional ouve sua história com atenção e faz um exame físico detalhado antes de solicitar exames.
- Explica a condição e o plano de tratamento de forma clara, estabelecendo expectativas realistas.
- Enfatiza a sua participação ativa no processo (exercícios, autocuidado) em vez de oferecer uma “solução mágica” passiva.
- Trabalha em equipe ou tem boa comunicação com outros profissionais envolvidos no seu cuidado (fisioterapeuta, ortopedista).
- Foca na melhora da função (conseguir sentar, andar, trabalhar) e não apenas no alívio da dor.
Perguntas Frequentes Expandidas
1. “Estou com ciática há 2 meses. Isso significa que virou crônica e nunca vou melhorar?”
Não necessariamente. A definição de dor crônica é persistência além de 3 meses. Você ainda está em uma janela importante de recuperação. A ausência de melhora após 6-8 semanas é um sinal para reavaliar e intensificar o tratamento, possivelmente com a adição de procedimentos minimamente invasivos guiados por imagem, que podem justamente interromper a cronificação. Há esperança e muitas opções terapêuticas ainda disponíveis.
2. “Fiz ressonância e tenho hérnia de disco. A cirurgia é inevitável?”
Absolutamente não. Como mencionado, a maioria das hérnias responde bem ao tratamento conservador. A própria hérnia pode sofrer um processo natural de redução de tamanho (reabsorção) ao longo de meses. A cirurgia é reservada para uma minoria específica de casos. A decisão deve se basear nos seus sintomas e no exame neurológico, não apenas na imagem.
3. “O formigamento na perna persiste mesmo com a dor melhorando. É normal?”
Sim, é comum. As fibras nervosas responsáveis pela sensibilidade (formigamento) podem ser as últimas a se recuperar completamente. Enquanto o formigamento não estiver piorando ou acompanhado de nova fraqueza, sua persistência leve por algumas semanas ou até meses após o controle da dor aguda pode fazer parte do processo de cicatrização nervosa.
4. “Posso fazer exercícios na academia com ciática?”
Na fase aguda, evite exercícios com carga sobre os ombros (agachamento, levantamento terra), impactos e flexão profunda do tronco. Na fase de recuperação, a orientação de um fisioterapeuta ou educador físico especializado em coluna é essencial para adaptar os exercícios, priorizando o fortalecimento do core, mobilidade do quadril e técnica impecável.
5. “Anti-inflamatórios não estão fazendo efeito. O que isso significa?”
Significa que a inflamação puramente periférica pode não ser mais o principal driver da sua dor. A sensibilização central (o sistema nervoso “amplificado”) pode ter se estabelecido. Nesse caso, medicamentos neuromoduladores (como certos antidepressivos ou anticonvulsivantes em baixa dose) e terapias não-farmacológicas (como fisioterapia neurossensorial) tornam-se componentes chave do tratamento.
Conclusão: Retomando o Controle da Sua História
A pergunta “quanto tempo leva para desinflamar o nervo ciático?” não tem uma resposta única, mas tem um roteiro de recuperação baseado em evidências. O processo inflamatório agudo geralmente cede em semanas, mas a jornada completa de volta à funcionalidade plena e sem medo leva meses de dedicação.
Essa jornada é significativamente otimizada com um diagnóstico preciso e um plano de tratamento multidisciplinar e personalizado, que não busca apenas silenciar a dor, mas restaurar o movimento, a força e a confiança.
Se você está enfrentando a dor ciática e se sente perdido em relação ao tempo ou às opções de tratamento, saiba que entender o processo é o primeiro passo para dominá-lo. Buscar avaliação especializada, preferencialmente com um profissional ou uma clínica que integre as diferentes frentes de cuidado, pode ser o divisor de águas entre um sofrimento prolongado e uma recuperação eficiente.
Próximos Passos e Recursos
Para se preparar para uma consulta: Anote a história da sua dor (quando começou, o que piora/alivia), seus principais sintomas e suas metas funcionais (ex.: “quero voltar a dirigir”, “quero brincar com meus filhos”).
Leitura recomendada: Site da Sociedade Brasileira para o Estudo da Dor (SBED) e materiais educativos da Associação Médica Brasileira (AMB).
Esperança realista: A vasta maioria das pessoas com ciática melhora. O trabalho conjunto entre você e uma equipe de saúde competente é a via mais rápida e segura para esse resultado.
Na Clínica Dr. Hong Jin Pai, localizada na Al. Jau 687 em São Paulo, estamos estruturados para oferecer essa abordagem integrada. Se a sua dor ciática persiste ou se você busca uma avaliação especializada que considere todas as opções não-cirúrgicas disponíveis, nossa equipe multidisciplinar está à disposição para ajudar a traçar o seu plano de recuperação personalizado.
Para mais informações ou agendamento de avaliação, você pode entrar em contato pelo WhatsApp: (11) 99160-4480.
Este artigo foi escrito pelo Dr. Marcus Yu Bin Pai, PhD, Médico Fisiatra, Especialista em Dor pela USP, com base nas evidências científicas mais atuais e em 15 anos de experiência clínica dedicados ao tratamento da dor complexa. O conteúdo é de caráter informativo e não substitui uma consulta médica personalizada.