Entenda as causas, identifique os sintomas e descubra estratégias seguras e baseadas em evidências para gerenciar essa neuropatia comum durante a gestação.
Tempo de leitura: 15 min
Introdução: Compreendendo o Formigamento na Coxa Durante a Gestação
Durante o segundo ou terceiro trimestre da gravidez, algumas mulheres começam a sentir uma sensação estranha na parte frontal e lateral da coxa. Pode ser um formigamento persistente, uma queimação ou uma dormência que não passa.
Essa condição é conhecida como meralgia parestésica. Trata-se de uma neuropatia por compressão, ou seja, um problema em um nervo devido à pressão sobre ele. É mais comum na gravidez do que se imagina.
Este artigo tem como objetivo explicar a meralgia parestésica gestacional. Você encontrará informações sobre causas, diagnóstico e opções seguras de tratamento para conversar com sua equipe médica.
Prevalência na Gravidez
Estudos indicam que a meralgia parestésica sintomática afeta entre 1% a 4% de todas as gestantes. Casos leves podem não ser formalmente diagnosticados, sugerindo que a condição seja subnotificada.
🔎 Origem do Nome
“Meralgia” vem do grego meros (coxa) + algos (dor). “Parestésica” refere-se às sensações anormais, como formigamento (parestesia).
⏰ Período Mais Comum
Os sintomas costumam surgir entre a 13ª e a 28ª semana de gestação. Este período coincide com um ganho de peso e expansão uterina mais significativos.
🎯 Localização Típica
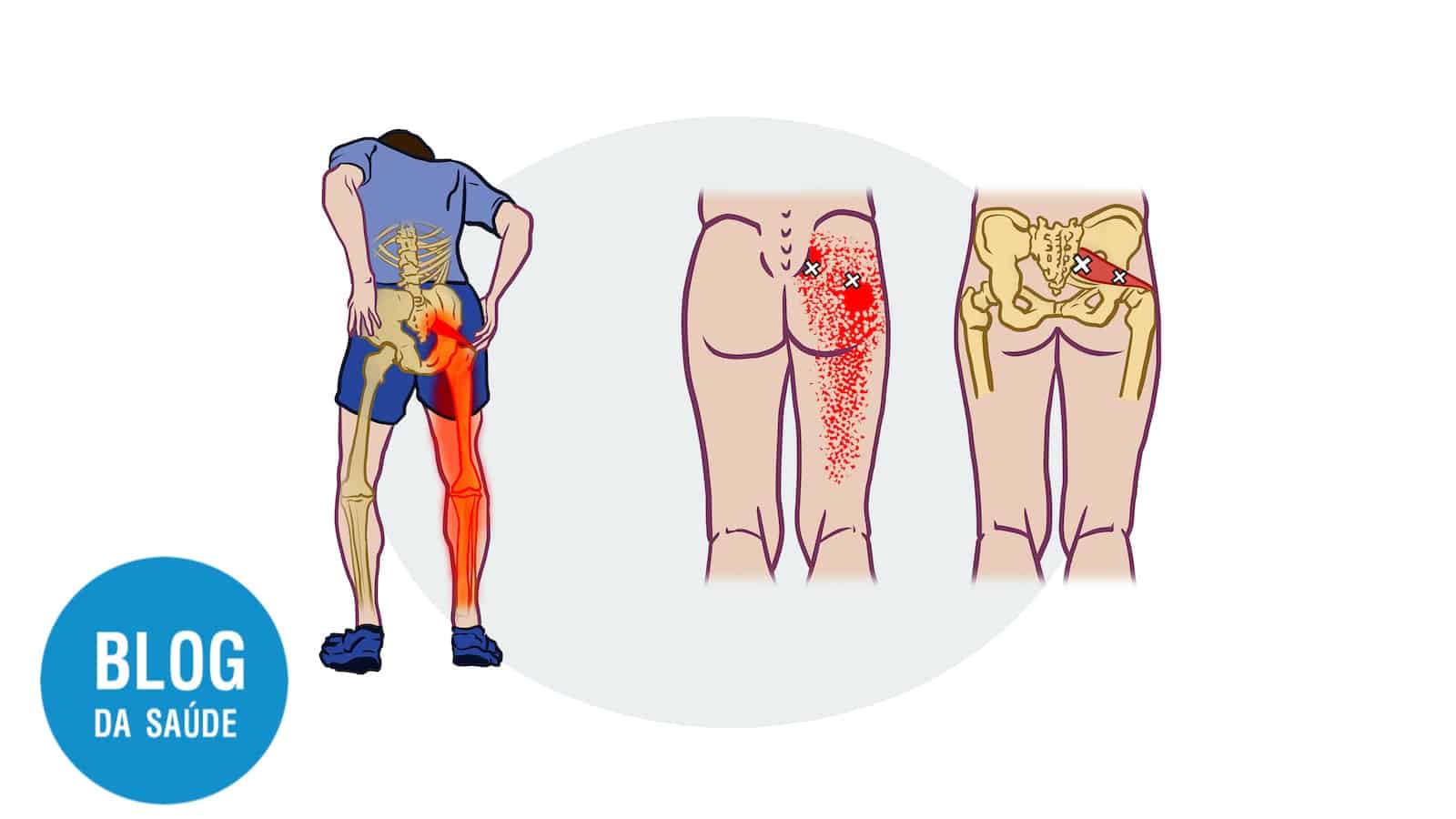
O desconforto é quase sempre unilateral. Foca na face lateral (externa) e anterior (frontal) da coxa, raramente ultrapassando o joelho.
O Que é a Meralgia Parestésica? Anatomia de um Nervo Sob Pressão
A meralgia parestésica (MP) é uma condição causada pela compressão, aprisionamento ou irritação do nervo cutâneo femoral lateral.
Este nervo é puramente sensorial. Sua função é transmitir sensações de tato, temperatura e dor da pele da coxa para o cérebro. Ele não controla músculos, portanto a condição não causa fraqueza ou paralisia.
O nervo tem um trajeto específico. Ele emerge da coluna lombar, atravessa a pélvis e, no caminho para a coxa, passa por um “túnel” anatômico sob o ligamento inguinal – uma forte faixa de tecido na prega da virilha. A compressão geralmente ocorre nesse ponto.
Por Que a Gravidez é um Fator de Risco?
A gestação combina vários fatores que podem comprimir o nervo cutâneo femoral lateral:
- Aumento do Peso e da Lordose Lombar: O ganho de peso e a mudança no centro de gravidade levam a uma acentuação da curvatura da coluna lombar (hiperlordose). Isso pode alterar a tração sobre o nervo.
- Expansão Uterina e Pressão Intra-Abdominal: O útero em crescimento exerce pressão sobre as estruturas da pélvis, podendo comprimir o nervo em sua origem ou trajeto.
- Alterações Hormonais: A relaxina, hormônio que afrouxa ligamentos para o parto, pode tornar os tecidos ao redor do nervo mais frouxos. Paradoxalmente, isso pode permitir uma compressão mais fácil.
- Retenção de Líquidos (Edema): O inchaço comum na gestação pode aumentar a pressão em compartimentos anatômicos estreitos, comprimindo o nervo.
Exemplo Clínico Ilustrativo
Uma paciente de 32 anos, com 24 semanas de gestação, começou a notar uma sensação de “alfinetes e agulhas” na coxa direita. Os sintomas pioravam depois de longos períodos em pé ou ao dormir de lado.
Ela também percebeu que o uso de calças jeans ou calcinhas com elástico apertado na cintura exacerbava o desconforto. No pré-natal, o obstetra realizou um exame físico simples, pressionando suavemente o ponto de saída do nervo na virilha, o que reproduziu os sintomas. Isso confirmou o diagnóstico.
A Ciência da Compressão: Fisiopatologia e Novos Entendimentos
A compressão sobre um nervo sensorial causa dano por dois mecanismos principais:
1. Isquemia: A pressão reduz o fluxo sanguíneo para o nervo, privando-o de oxigênio e nutrientes.
2. Dano Mecânico: A pressão ou tração direta danifica as bainhas de mielina, que são camadas isolantes que envolvem as fibras nervosas, semelhantes ao plástico ao redor de um fio elétrico.
Em termos simples, é como pisar em uma mangueira de jardim. A água (o sinal nervoso) para de fluir livremente, e a mangueira (o nervo) pode ser danificada.
Descobertas Recentes e Controvérsias
Pesquisas recentes exploram o papel da diástase do músculo reto abdominal (afastamento dos músculos da barriga) como um fator contribuinte. A fraqueza da parede abdominal pode alterar a biomecânica pélvica e aumentar a tensão sobre o nervo.
Há também um debate sobre a influência exata dos hormônios. Alguns estudos sugerem que o edema (inchaço) tecidual relacionado à progesterona pode ser um fator mais significativo para a compressão do que a relaxina.
🩺 Insight Clínico: O Papel da Pressão Externa
Muitos casos em gestantes são desencadeados ou agravados por fontes de pressão externa e evitáveis. Exemplos incluem cintos de segurança baixos e apertados, elásticos de roupas íntimas ou calças justas na linha da virilha, e até o apoio excessivo da mão na coxa ao sentar. Identificar e remover esses fatores pode trazer alívio significativo.
🧠 Mecanismo do Dano Nervoso
- Compressão: Reduz o fluxo sanguíneo (isquemia).
- Tensão: O alongamento excessivo danifica as fibras nervosas.
- Inflamação: A resposta ao trauma local gera mais inchaço, perpetuando o ciclo.
📊 Fatores de Risco Adicionais
- Ganho de peso gestacional acima do recomendado.
- Gestações múltiplas (gêmeos, trigêmeos).
- Histórico prévio de dor lombar ou ciática.
- Diabetes gestacional (pode predispor a neuropatias).
Jornada do Diagnóstico: Como Se Identifica a Meralgia Parestésica
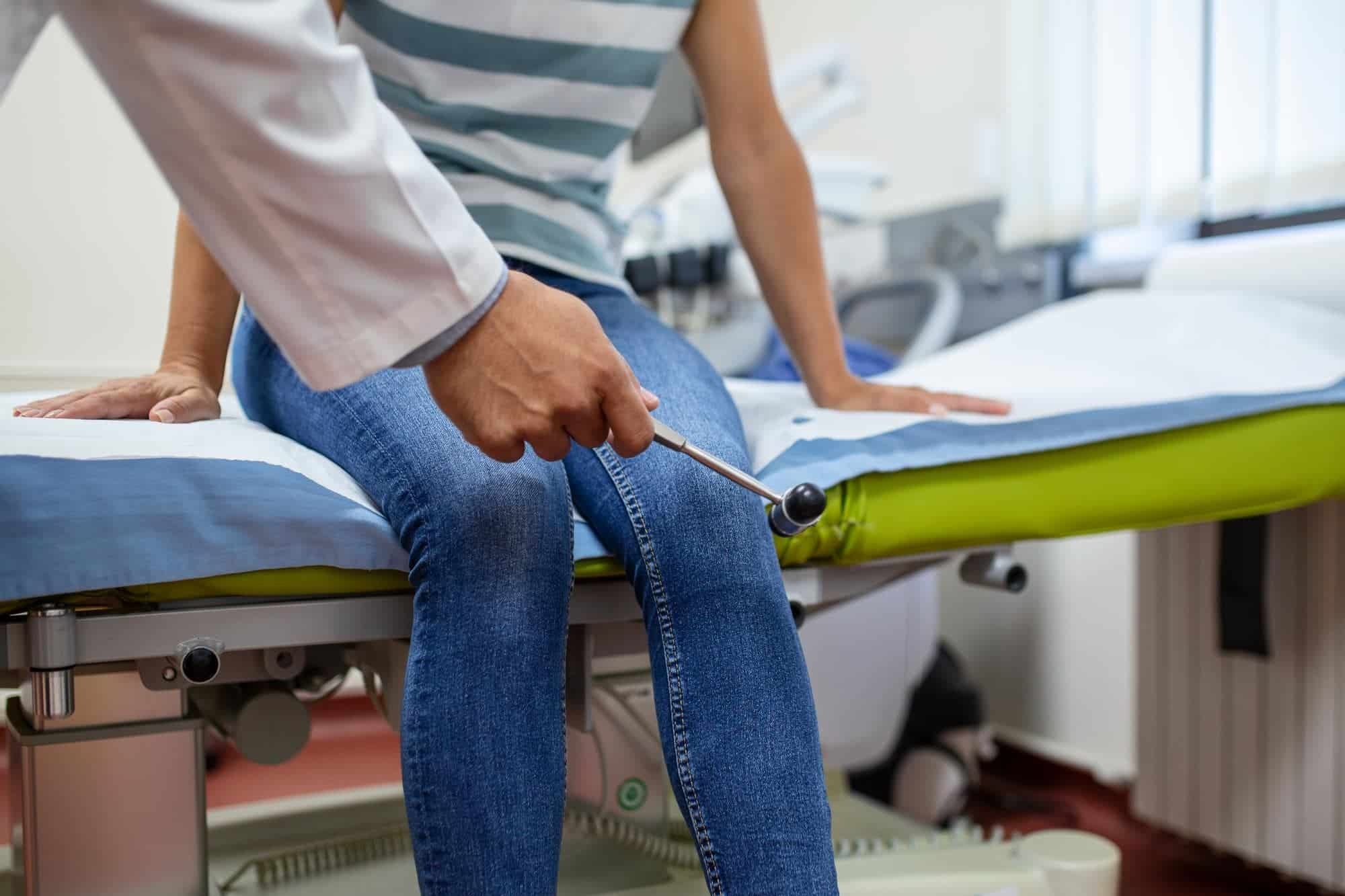
O diagnóstico da MP na gravidez é principalmente clínico. Isso significa que se baseia na história dos sintomas e no exame físico.
O médico (obstetra, neurologista ou ortopedista) irá procurar reproduzir os sintomas através de manobras específicas. Uma delas é pressionar suavemente o ponto de saída do nervo próximo ao osso do quadril, conhecido como sinal de Tinel. A área de dormência ou formigamento normalmente corresponde exatamente ao território inervado por esse nervo.
💡 Ponto-Chave: O Diagnóstico Clínico
Em mais de 95% dos casos na gravidez, um exame físico cuidadoso e uma anamnese detalhada são suficientes para o diagnóstico. Exames de imagem como ultrassom ou ressonância magnética são reservados para casos atípicos ou quando há dúvida sobre o diagnóstico.
Condições com Sintomas Similares (Diagnóstico Diferencial)
É importante diferenciar a MP de outras condições comuns na gravidez:
🚨 Sinais de Alerta (Red Flags) que NÃO são de Meralgia Parestésica
- Inchaço (edema) significativo e repentino em uma das pernas.
- Vermelhidão e calor local intenso.
- Fraqueza muscular real (dificuldade para levantar o pé ou ficar na ponta dos pés).
- Perda de controle da bexiga ou intestino.
- Dor intensa e incapacitante que não melhora com repouso.
Se apresentar qualquer um desses sinais, busque atendimento médico imediatamente.
O Espectro do Tratamento: Da Prevenção à Intervenção
O manejo da meralgia parestésica na gravidez segue um princípio de escalonamento. Inicia-se com medidas conservadoras e seguras, reservando intervenções mais invasivas para casos raros, graves e refratários. A maioria das gestantes responde bem ao tratamento não cirúrgico.
Espectro de Tratamento (Do Menos ao Mais Invasivo)
- Modificações Posturais e de Estilo de Vida (Primeira linha para todos)
- Fisioterapia Especializada (Foco em liberação neural e estabilização)
- Medicamentos Tópicos ou Orais (Uso criterioso e sob prescrição)
- Bloqueios Nervosos Terapêuticos (Injeções guiadas por imagem)
- Cirurgia de Descompressão (Extremamente raro durante a gestação)
1. Modificações Conservadoras (Primeira Linha de Tratamento)
Estas são intervenções seguras com o objetivo de reduzir a pressão e a tração sobre o nervo.
- Roupas Adequadas: Evite calças, calcinhas ou shorts com elásticos apertados na cintura/quadril. Opte por roupas de gestante, leggings macias ou vestidos com tecidos que não comprimam.
- Ajuste do Cinto de Segurança: Use um adaptador para gestantes para posicionar a faixa inferior do cinto sob o abdômen, apoiando-se nos ossos do quadril (cristas ilíacas), nunca sobre a região do nervo na virilha.
- Aplicação de Calor ou Frio: Compressas frias (gelo envolto em um pano) por 15-20 minutos podem ajudar a reduzir a inflamação local. Calor úmido (bolsa de água quente com toalha) pode relaxar a musculatura tensa ao redor. Teste para ver qual traz mais alívio.
- Evitar Fatores Desencadeantes: Fique atenta a atividades que pioram os sintomas, como ficar em pé por longos períodos. Faça pausas para sentar e elevar as pernas. Modifique posições para dormir.
👖 Roupa Ideal
Macação, vestido, leggings de gestante ou calças com cós elástico e largo acima da barriga, não na linha da virilha.
🚗 Posição no Carro
Use o adaptador do cinto. A faixa inferior deve passar por baixo da barriga, apoiando-se nos ossos do quadril.
🛌 Posição para Dormir
Dormir do lado OPOSTO ao da dor pode aliviar. Use um travesseiro entre os joelhos para alinhar os quadris.
2. Fisioterapia Especializada e Terapias Complementares
Um fisioterapeuta com experiência em gestação pode oferecer técnicas específicas:
- Liberação Neural (Neurodinâmica): Técnicas suaves de mobilização do nervo para melhorar seu deslizamento e elasticidade, reduzindo a sensibilidade. Estudos mostram que a mobilização neural pode melhorar os sintomas em neuropatias compressivas.
- Terapia Manual: Massagem e manipulação suaves dos tecidos moles (músculos, fáscias) ao redor do quadril e da região lombar para diminuir a tensão que pode estar contribuindo para a compressão.
- Exercícios de Estabilização Pélvica e do Core Profundo: Fortalecer o transverso do abdômen e os músculos do assoalho pélvico ajuda a melhorar a postura e a sustentação, reduzindo a carga sobre a região inguinal.
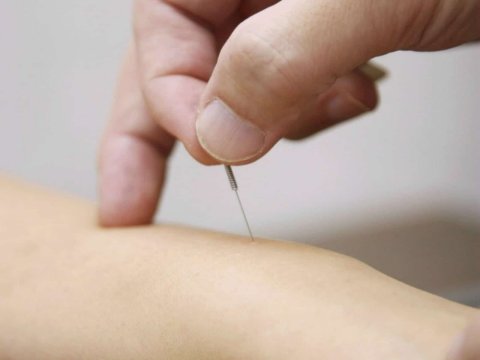
- Acupuntura: Evidências de ensaios clínicos randomizados (nível 2) mostram que a acupuntura pode ser eficaz no alívio da dor neuropática. Deve ser realizada por profissional habilitado e com experiência em gestantes. O mecanismo proposto inclui a modulação da dor e a liberação de endorfinas.
🩺 Insight Clínico: O Poder da Liberação Neural
Exercícios de “deslizamento neural” simples, como a flexão e extensão suave do pescoço combinadas com o movimento do joelho (deitada de lado), podem trazer alívio imediato do formigamento para muitas pacientes. Esses movimentos devem ser inicialmente orientados por um profissional.
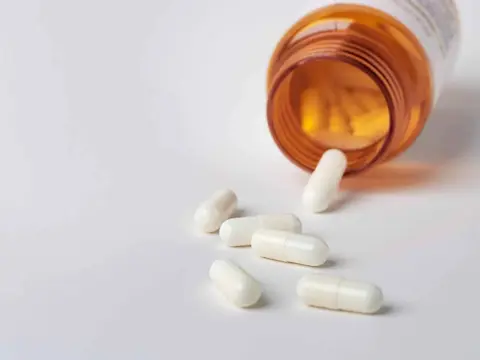
3. Abordagem Medicamentosa: Uso Criterioso e Seguro
O uso de medicamentos na gravidez requer extrema cautela e deve SEMPRE ser discutido com o obstetra ou médico prescritor. O objetivo é controlar a dor com os menores riscos possíveis.
⚠️ Aviso Crítico sobre Automedicação
Nunca tome nenhum medicamento, fitoterápico ou suplemento para a meralgia parestésica durante a gravidez sem a aprovação do seu médico. O que é seguro em outra fase da vida pode não ser seguro para o desenvolvimento do seu bebê. A conversa com o profissional de saúde é fundamental.
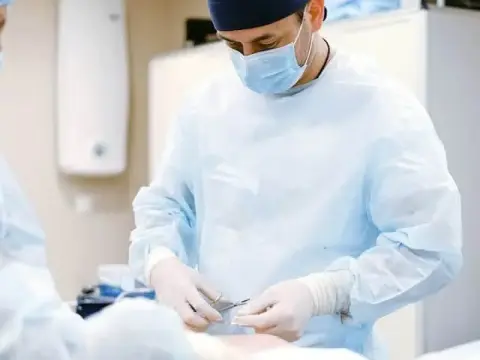
4. Bloqueios Nervosos Terapêuticos
Para casos de dor intensa e incapacitante que não respondem às medidas anteriores, uma opção minimamente invasiva é o bloqueio do nervo cutâneo femoral lateral guiado por ultrassom.
- O Procedimento: Uma injeção é aplicada exatamente ao redor do nervo, no ponto de compressão sob o ligamento inguinal. Utiliza-se uma mistura de anestésico local (ex: lidocaína ou ropivacaína) e um corticoide de ação prolongada (ex: acetato de metilprednisolona ou triancinolona).
- Mecanismo de Ação: O anestésico interrompe temporariamente a condução do sinal de dor, oferecendo alívio imediato. O corticoide age como um potente anti-inflamatório local, reduzindo o edema e a inflamação nos tecidos que comprimem o nervo. O efeito anti-inflamatório é o que proporciona alívio de médio prazo.
- Evidência e Expectativas: Estudos retrospectivos e séries de casos mostram uma taxa de sucesso (>70%) para alívio significativo da dor. O efeito do anestésico dura algumas horas, enquanto o do corticoide pode durar de semanas a vários meses. Pode ser repetido se necessário, mas geralmente uma ou duas aplicações são suficientes para levar a gestante com conforto até o parto. É realizado por médico especialista (ortopedista, neurologista intervencionista, médico da dor).
- Riscos e Segurança na Gestação: Com a técnica guiada por ultrassom, os riscos são baixos. Incluem infecção no local da punção, sangramento, piora temporária da dor ou, raramente, dano nervoso direto. A dose de corticoide usada é baixa e tem ação principalmente local, com risco sistêmico mínimo para o feto. A injeção é considerada segura durante o segundo e terceiro trimestres quando indicada.
✅ Sinais Positivos de Melhora (Green Flags)
- Redução da frequência e intensidade dos episódios de formigamento/queimação.
- Maior tolerância a atividades que antes desencadeavam os sintomas.
- Alívio sustentado após a aplicação de medidas simples (trocar de roupa, ajustar a postura).
- Retorno gradual da sensibilidade normal na pele da coxa.
Vivendo com Meralgia Parestésica na Gravidez: Estratégias do Dia a Dia
Pequenos ajustes na rotina podem fazer uma grande diferença no controle dos sintomas e no seu bem-estar.
Autoavaliação: Você se identifica com estes sinais?
- Formigamento, dormência ou sensação de queimação na parte frontal/lateral de UMA coxa.
- Sintomas que pioram ao ficar em pé, caminhar ou usar roupas apertadas.
- Alívio ao sentar-se ou afrouxar a roupa na cintura.
- Não há fraqueza muscular na perna ou dor lombar irradiante forte.
- Os sintomas começaram ou se agravaram durante a gestação.
Se você se identificou com mais de 3 itens, converse com seu obstetra ou médico de família sobre a possibilidade de meralgia parestésica.
Modificações Práticas para o Dia a Dia
- No Trabalho: Se trabalha sentada, considere usar uma almofada de assento com formato em “U” (almofada para cóccix) para aliviar a pressão na região pélvica. Levante-se e caminhe por 2-3 minutos a cada hora para promover a circulação e aliviar a pressão estática.
- Na Hora de Dormir: Durma de lado com um travesseiro robusto entre os joelhos e os tornozelos. Isso mantém os quadris, a pélvis e a coluna alinhados, reduzindo a tensão na região do ligamento inguinal. Dormir do lado oposto ao da dor é geralmente mais confortável.
- Exercício Físico: Mantenha-se ativa com exercícios de baixo impacto que não agravem os sintomas. Natação e hidroginástica para gestantes são excelentes, pois a água reduz o peso sobre as articulações. Caminhadas moderadas em superfície plana também são benéficas. Evite exercícios que envolvam compressão direta na região do quadril (ex: alguns tipos de alongamento para o quadríceps onde se puxa o pé em direção ao glúteo).
🧠 Mito vs. Fato
Mito: “A meralgia parestésica na gravidez é perigosa para o bebê e significa que terei que fazer uma cesárea.”
Fato: A meralgia parestésica é um problema que afeta apenas a mãe, relacionado à anatomia e às mudanças gestacionais. Ela não afeta o bebê de forma alguma e, na grande maioria dos casos, não é uma indicação para cesárea. O parto vaginal é perfeitamente possível. A equipe de parto pode ajudar a encontrar posições confortáveis durante o trabalho de parto, se necessário.
Perguntas Frequentes (FAQ) Expandidas
1. A meralgia parestésica vai embora depois que eu tiver o bebê?
Na esmagadora maioria dos casos, sim. Com a perda do peso da gravidez, a redução do edema (inchaço) e a normalização dos hormônios, a compressão sobre o nervo é aliviada. A melhora pode ser imediata após o parto ou levar algumas semanas a poucos meses. Em uma minoria de mulheres (especialmente aquelas que ganharam muito peso ou têm fatores anatômicos predisponentes), os sintomas podem persistir e exigir tratamento contínuo após a gestação.
2. Posso fazer alguma coisa para prevenir essa condição?
Não há garantias, mas você pode reduzir os fatores de risco:
- Controle o ganho de peso gestacional dentro das recomendações do seu obstetra.
- Use roupas confortáveis e largas desde o início da gravidez.
- Fortaleça o core e a musculatura pélvica com exercícios adequados (como pilates para gestantes) antes e durante a gestação.
- Pratique uma boa postura, evitando ficar em pé ou sentada na mesma posição por muito tempo.
3. O parto piora a meralgia parestésica?
Não necessariamente. Durante o trabalho de parto, a atenção está voltada para outras sensações. Algumas mulheres relatam que os sintomas da MP até desaparecem momentaneamente. No pós-parto imediato, o alívio da pressão abdominal geralmente começa a ajudar. No entanto, as posições durante o trabalho de parto (como agachar ou ficar de cócoras) podem, teoricamente, aumentar a tensão na virilha. Converse com sua equipe de parto sobre posições alternativas confortáveis.
4. Se eu tive em uma gravidez, vou ter em todas as outras?
Há uma maior probabilidade, pois você demonstrou uma predisposição anatômica. No entanto, conhecer a condição é uma vantagem. Na próxima gestação, você pode iniciar as medidas preventivas (roupas adequadas, cuidado postural) desde o primeiro trimestre, potencialmente evitando o surgimento ou atenuando muito a intensidade dos sintomas.
🤰 Pós-Parto: Linha do Tempo Típica
- 0-6 semanas: Melhora gradual com a perda de líquidos e involução uterina.
- 3-6 meses: A maioria das mulheres tem resolução completa ou quase completa dos sintomas.
- Persistente: Casos que duram além de 6 meses podem necessitar de investigação e tratamento como em pacientes não grávidas.
📋 Preparando-se para a Consulta
- Anote quando os sintomas começaram e como evoluíram.
- Descreva a sensação exata (formigamento, queimação, etc.).
- Liste o que piora e o que alivia os sintomas.
- Mencione todas as medidas que você já tentou.
Conclusão: Informação, Paciência e Ação
A meralgia parestésica na gravidez é, na maioria das vezes, um incômodo temporário e manejável. Embora os sintomas possam ser frustrantes, entender a condição é o primeiro passo para o alívio.
Lembre-se: o plano de tratamento é progressivo e deve ser construído em parceria com sua equipe de saúde. Comece pelas mudanças simples no estilo de vida, busque a orientação de um fisioterapeuta especializado se necessário, e discuta com seu médico as opções seguras para o seu caso específico.
A gravidez é um período de transformações, e o corpo pode apresentar desafios inesperados. Com informação baseada em evidências e apoio profissional adequado, você pode navegar por esse desconforto e focar no que realmente importa: a saúde do seu bebê e o seu bem-estar.
Mensagem Final: A dor e o formigamento na coxa durante a gestação têm nome e solução. Você não precisa apenas “aguentar”. Busque informação, converse abertamente com seu médico e adote estratégias ativas para recuperar seu conforto.
Recursos e Próximos Passos
Leitura Recomendada: Procure informações em sites de referência como os portais das sociedades médicas (Febrasgo, Sociedade Brasileira de Neurologia) ou em bibliotecas virtuais de saúde confiáveis.
Quando Procurar Atendimento: Se os sintomas forem intensos, persistentes por mais de uma semana sem alívio com medidas simples, ou se você apresentar qualquer um dos “Sinais de Alerta” mencionados neste artigo.
Para a Consulta: Leve suas anotações sobre os sintomas e uma lista de perguntas. Pergunte ao seu médico: “Isso pode ser meralgia parestésica?”, “Quais modificações você recomenda para o meu caso?”, “Há algum exercício ou posição que eu deva evitar?”.
Este artigo tem caráter exclusivamente informativo e educacional. Ele não substitui, em hipótese alguma, a consulta com um médico qualificado. Sempre busque orientação profissional para diagnóstico e tratamento de qualquer condição de saúde.