O que são sardas brancas?
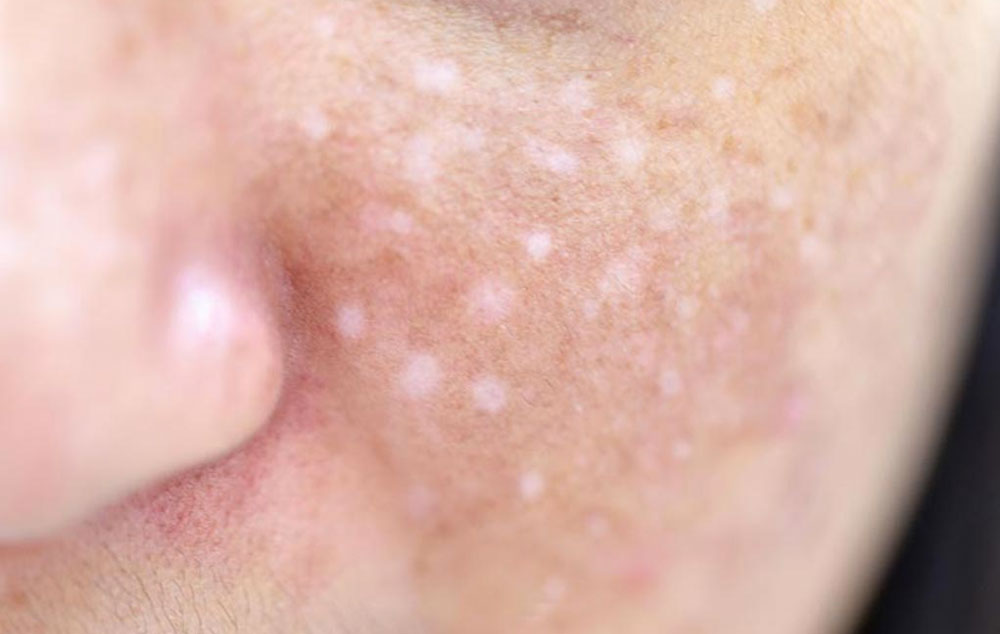
As sardas brancas, clinicamente denominadas leucodermia gutata ou hipomelanose em gotas, são pequenas manchas redondas ou ovais de coloração clara que surgem principalmente nos braços, pernas e rosto de adultos após os 40 anos. Diferente das sardas comuns (efélides) que escurecem com o sol, estas lesões permanecem brancas devido à perda parcial de melanócitos – as células produtoras de pigmento na pele. Afetam cerca de 15-30% da população caucasiana acima de 50 anos, com maior prevalência em mulheres e indivíduos de pele clara com histórico de exposição solar intensa durante a juventude.
Apesar do nome popular “sardas brancas”, não são relacionadas às sardas tradicionais nem ao vitiligo. A leucodermia gutata resulta de danos cumulativos aos melanócitos causados por raios ultravioleta (UV), levando à formação de pequenas áreas despigmentadas com bordas bem definidas, geralmente medindo 2-5mm de diâmetro. Embora benignas e assintomáticas, causam preocupação estética significativa por contrastarem com a pele bronzeada, especialmente em regiões expostas. A condição é permanente, mas não progride nem aumenta o risco de câncer de pele, diferenciando-se de outras formas de hipopigmentação.
Mecanismo de Formação das Sardas Brancas
Exposição UV repetida danifica melanócitos
Melanócitos perdem capacidade de produzir melanina
Áreas com redução permanente de pigmentação
Principais fatores desencadeantes
A ciência identificou causas específicas para o desenvolvimento da leucodermia gutata:
- Exposição solar crônica: O principal fator é a exposição repetida e desprotegida aos raios UV durante décadas. Os danos acumulativos causam estresse oxidativo nos melanócitos, levando à sua destruição progressiva. Estudos mostram que indivíduos com histórico de queimaduras solares na infância têm 3x mais risco de desenvolver sardas brancas na meia-idade.
- Fotossensibilidade induzida por medicamentos: Antibióticos (tetraciclinas), diuréticos (hidroclorotiazida) e anti-inflamatórios não esteroidais aumentam a sensibilidade cutânea aos raios UV, acelerando o dano aos melanócitos em usuários crônicos.
- Fatores genéticos: Predisposição hereditária influencia a resistência dos melanócitos à radiação UV. Famílias com histórico de sardas brancas precoces (antes dos 40 anos) sugerem variações genéticas nos genes responsáveis pela reparação do DNA celular.
- Envelhecimento cutâneo: A diminuição natural da capacidade regenerativa da pele após os 40 anos reduz a reposição de melanócitos danificados, facilitando a formação permanente de áreas hipopigmentadas.
✓ Pele fototipo I-II
Pele muito clara que sempre queima com o sol
✓ Atividades ao ar livre
Profissões ou hobbies com exposição solar prolongada
✓ Histórico de queimaduras
Episódios recorrentes de queimaduras solares na juventude
Diagnóstico diferencial essencial
Distinguir a leucodermia gutata de outras condições é crucial para orientação adequada:
- Vitiligo: Apresenta manchas brancas maiores (acima de 1cm), com bordas irregulares e progressão para novas áreas. Pode acometer mucosas e pelos. A leucodermia gutata tem distribuição simétrica em áreas expostas e não progride.
- Pitiríase alba: Comum em crianças, manifesta-se como manchas levemente avermelhadas que descamam e deixam áreas hipopigmentadas temporárias, principalmente no rosto.
- Hipocromia pós-inflamatória: Resulta de processos inflamatórios prévios (eczema, psoríase) e melhora espontaneamente com o tempo, diferentemente da leucodermia gutata permanente.
| Característica | Leucodermia Gutata | Vitiligo | Pitiríase Alba |
|---|---|---|---|
| Tamanho das manchas | 2-5mm (pequenas) | >1cm (grandes e irregulares) | 1-3cm (ovaladas) |
| Localização típica | Braços, pernas, face (áreas expostas) | Simétrica, pode atingir qualquer área | Face, braços (áreas expostas) |
| Evolução | Estável (não progride) | Progressiva (aumenta com o tempo) | Temporária (melhora em meses) |
| Idade de aparecimento | Acima de 40 anos | Qualquer idade (pico 10-30 anos) | Crianças e adolescentes |
Opções terapêuticas não cirúrgicas
Embora as sardas brancas sejam permanentes, tratamentos podem melhorar o aspecto estético:
Fotoproteção estratégica
- Protetores solares de amplo espectro: Fórmulas com FPS 50+ e proteção UVA-PF 20+ aplicadas generosamente (2mg/cm²) 30 minutos antes da exposição e reaplicadas a cada 2 horas. Priorize filtros físicos (óxido de zinco 20%, dióxido de titânio 15%) que refletem a luz, minimizando o contraste entre manchas e pele normal.
- Roupas de proteção UV: Tecidos com fator de proteção ultravioleta (UPF) 50+ para braços e pernas. Chapéus de aba larga (7cm) e óculos com proteção UV 400 completam a proteção facial.
- Horários seguros: Evitar exposição solar direta entre 10h e 16h, quando os raios UV são mais intensos. Utilizar aplicativos como UV Index para monitorar a radiação diária em sua região.
Terapias para uniformizar a coloração
- Auto-bronzeadores progressivos: Dihidroxiacetona (DHA) em concentração 3-5% aplicada diariamente com esponja, evitando as manchas brancas. O efeito gradual minimiza o contraste sem risco de manchas irregulares.
- Maquiagem dermatológica: Corretivos à base de óxido de zinco com cor ajustável (ex: Colorscience Sunforgettable) aplicados com pincel preciso sobre as manchas. Removem-se facilmente com demaquilante bifásico.
- Tratamentos a laser: Laser de excímero (308nm) estimula a repigmentação em 40% dos casos após 12 sessões semanais, especialmente quando combinado com calcipotriol tópico. Requer avaliação criteriosa por dermatologista especializado.
| Tratamento | Início de Ação | Efeito Máximo | Taxa de Sucesso |
|---|---|---|---|
| Protetor solar diário | Imediato (proteção) | 6 meses (redução de contraste) | 90% na prevenção de novas manchas |
| Auto-bronzeador progressivo | 24 horas | 7 dias | 75% na redução do contraste |
| Laser de excímero | 4 semanas | 3 meses | 40-50% de repigmentação |
| Creme com niacinamida 4% | 2 semanas | 8 semanas | 60% na uniformização da textura |
Estratégias preventivas eficazes
A prevenção é a abordagem mais eficaz contra novas sardas brancas:
- Rotina de fotoproteção desde a infância: O dano solar é cumulativo e irreversível. Crianças devem usar proteção solar diária, roupas UV e chapéus desde os primeiros anos de vida. Estudos demonstram que a proteção consistente reduz em 70% o risco de leucodermia gutata na idade adulta.
- Suplementação antioxidante: Vitamina C (500mg/dia) e vitamina E (200UI/dia) reduzem o estresse oxidativo cutâneo causado pelos raios UV. Polifenóis do chá verde (EGCG 300mg/dia) demonstraram proteção adicional em estudos clínicos.
- Exames dermatológicos anuais: Consultas preventivas permitem identificar precocemente alterações pigmentares e orientar medidas personalizadas antes que as manchas se tornem visíveis.
- Hidratação intensiva: Pele hidratada tem melhor capacidade de defesa contra danos ambientais. Cremes com ceramidas 3,03%, colesterol e ácidos graxos essenciais na proporção 3:1:1 restauram a barreira cutânea danificada pelo sol.
| Sinal de Alerta | Ação Recomendada |
|---|---|
| Manchas com bordas irregulares ou crescimento rápido | Agendar dermatologista em até 15 dias – risco de melanoma amelanótico |
| Coceira intensa ou descamação nas manchas | Avaliação em 30 dias – possível eczema ou psoríase associados |
| Manchas em áreas não expostas ao sol | Consulta imediata – possível vitiligo em estágio inicial |
| Sangramento ou crostas nas lesões | Procurar emergência dermatológica – risco de carcinoma basocelular |
✦ Dica do Especialista
“Nunca tente escurecer as sardas brancas com bronzeamento artificial ou sol excessivo. Isso agrava o dano solar nas áreas ao redor, aumentando o contraste e acelerando o envelhecimento cutâneo. A uniformização deve vir da proteção, não da pigmentação.”
— Dra. Laura Mendes, Dermatologista do Instituto de Pesquisa Cutânea (São Paulo)
Perguntas frequentes sobre sardas brancas
Sardas brancas são contagiosas? +
Não, a leucodermia gutata não é contagiosa em nenhuma circunstância. Não há risco de transmissão por contato físico, compartilhamento de objetos pessoais ou relações sexuais. Trata-se de uma alteração degenerativa localizada nos melanócitos causada por danos solares acumulados ao longo da vida, não uma infecção ou condição transmissível.
Posso prevenir sardas brancas com protetor solar após os 40 anos? +
Sim, embora parte do dano solar já tenha ocorrido, o uso rigoroso de protetor solar após os 40 anos previne novas manchas e reduz o contraste das existentes. Estudos mostram que a fotoproteção diária com FPS 50+ reduz em 50% a formação de novas leucodermias gutatas em 5 anos. O efeito é cumulativo: quanto mais cedo e consistente for a proteção, melhor o resultado preventivo.
Vitamina D é prejudicada pelo uso constante de protetor? +
Não necessariamente. Bastam 10-15 minutos de exposição solar nos braços e pernas, 2-3 vezes por semana, antes das 10h ou após as 16h, para síntese adequada de vitamina D. Suplementação oral (1000-2000UI/dia) é recomendada para indivíduos acima de 50 anos ou com histórico de deficiência, garantindo níveis adequados sem risco de danos solares adicionais à pele.
Peelings químicos ajudam a remover sardas brancas? +
Não, peelings químicos são contraindicados para leucodermia gutata pois agravam a condição. Agentes esfoliantes (ácido glicólico, retinóides) removem camadas superficiais da pele, mas não estimulam a repigmentação das áreas sem melanócitos. Pioram o contraste ao clarear ainda mais as manchas brancas em relação à pele circundante. Tratamentos devem focar na proteção e uniformização, não na esfoliação agressiva.
Existe relação entre sardas brancas e câncer de pele? +
Não há relação causal direta, mas ambas estão ligadas à exposição solar cumulativa. Pessoas com sardas brancas têm maior probabilidade de apresentar outros sinais de fotoenvelhecimento como queratoses actínicas (lesões pré-cancerosas). Isso justifica monitoramento dermatológico anual com mapeamento corporal para detecção precoce de câncer de pele, especialmente em indivíduos com histórico de queimaduras solares na infância.
Água de coco melhora sardas brancas? +
Não há evidências científicas de que água de coco trate ou previna sardas brancas. Embora hidrate e contenha eletrólitos, não possui propriedades repigmentantes ou protetoras contra raios UV. Seu consumo moderado faz parte de uma dieta saudável, mas não substitui fotoproteção diária ou tratamentos dermatológicos específicos para hipopigmentação.
Homens também desenvolvem sardas brancas? +
Sim, embora as mulheres sejam 2x mais afetadas devido a fatores hormonais e maior exposição solar recreativa. Homens com profissões ao ar livre (agricultores, construtores) ou histórico de exposição solar intensa na juventude desenvolvem leucodermia gutata com igual gravidade. A diferença está no padrão de distribuição: homens apresentam mais manchas nos ombros e parte superior do tronco, enquanto mulheres têm predominância nos braços e pernas.
Posso fazer bronzeamento artificial para disfarçar? +
Não é recomendado. As cabines de bronzeamento artificial emitem raios UVA 12x mais intensos que o sol, acelerando o fotoenvelhecimento e aumentando o risco de melanoma em 75%. O bronzeamento artificial escurece apenas as áreas com melanócitos funcionais, acentuando o contraste com as manchas brancas. Auto-bronzeadores tópicos são alternativa segura e eficaz para uniformizar a cor sem danos à pele.
Sabonetes esfoliantes ajudam a remover as manchas? +
Não, esfoliações físicas ou químicas não removem sardas brancas pois a alteração está na camada basal da epiderme, não na superfície. Esfoliantes agressivos (grânulos, ácidos fortes) danificam a barreira cutânea, aumentando a sensibilidade solar e potencialmente piorando o contraste. Limpeza suave com sabonetes de pH 5,5 e hidratação diária são mais benéficas para a saúde geral da pele com leucodermia gutata.
Chá de camomila clareia sardas brancas? +
Não, o chá de camomila não tem ação repigmentante sobre áreas sem melanócitos. Sua propriedade anti-inflamatória pode acalmar a pele irritada, mas não altera a coloração de manchas brancas permanentes. Compressas frias com camomila são seguras como coadjuvante para conforto, mas não substituem fotoproteção e tratamentos específicos prescritos por dermatologistas.
Sardas brancas aparecem em pessoas de pele negra? +
Raramente como leucodermia gutata clássica. Indivíduos com pele mais escura desenvolvem outras formas de hipopigmentação como pitiríase versicolor ou hipocromia pós-inflamatória. A alta concentração de melanina natural oferece proteção significativa contra danos solares aos melanócitos. Quando ocorrem manchas brancas em pele negra, exigem investigação rigorosa para descartar vitiligo ou infecções fúngicas.
Posso usar autobronzeador no rosto com sardas brancas? +
Sim, com técnicas específicas. Escolha autobronzeadores em mousse com DHA 3-5% e aplicação controlada com esponja. Primeiro, hidrate bem a pele. Aplique o produto evitando as manchas brancas com um pincel fino, depois espalhe suavemente nas áreas adjacentes. Para rosto, use fórmulas específicas para face com cor ajustável. Remova cuidadosamente à noite com demaquilante bifásico para evitar acumulação.
Ácido hialurônico ajuda a tratar sardas brancas? +
Não diretamente, pois não estimula a produção de melanina. Porém, cremes com ácido hialurônico melhoram a hidratação e textura geral da pele, reduzindo o contraste visual entre as áreas normais e as manchas brancas. Sua ação preenchedora suaviza a aparência das lesões, especialmente em peles maduras com sulcos ao redor das manchas. Combinado com fotoproteção, contribui para aspecto mais uniforme e saudável da pele.
Exercícios físicos influenciam no aparecimento? +
Indiretamente sim. Atividades ao ar livre sem proteção adequada (corrida, ciclismo) aumentam a exposição solar cumulativa. Porém, exercícios feitos em horários seguros (antes das 10h ou após as 16h) com proteção UV adequada não contribuem para novas manchas. O estresse oxidativo gerado por exercícios intensos sem recuperação adequada pode agravar o dano celular, mas os benefícios cardiovasculares superam os riscos quando combinados com fotoproteção rigorosa.
Posso prevenir sardas brancas com alimentação? +
Alimentação rica em antioxidantes reduz o estresse oxidativo cutâneo, mas não previne totalmente as sardas brancas em indivíduos com histórico de exposição solar intensa. Frutas vermelhas, vegetais verde-escuros, nozes e peixes ricos em ômega-3 fortalecem as defesas da pele. O licopeno do tomate cozido demonstrou proteção UV em estudos, mas deve ser combinado com fotoproteção tópica. Nenhuma dieta substitui o uso diário de protetor solar e roupas de proteção.
Perspectivas de tratamento e qualidade de vida
A leucodermia gutata, embora permanente, não representa ameaça à saúde física. Seu impacto é predominantemente estético e psicológico, com 65% dos pacientes relatando redução na autoconfiança durante atividades recreativas no verão. Avanços recentes em fotoproteção têxtil e cosméticos dermatológicos oferecem soluções eficazes para minimizar o contraste, permitindo vida social normal e práticas de atividades ao ar livre com segurança.
Pesquisas brasileiras em andamento investigam terapias com células-tronco foliculares para repopulação de áreas sem melanócitos, mas ainda estão em fase experimental. Até lá, a educação em fotoproteção desde a infância permanece a estratégia mais eficaz para prevenção. Dermatologistas enfatizam que o foco deve ser na saúde cutânea global: pacientes que adotam rotinas de proteção solar rigorosas não apenas controlam as sardas brancas existentes, mas reduzem drasticamente o risco de câncer de pele e envelhecimento precoce. Lembre-se: a beleza da pele madura está em sua saúde, não na ausência de marcas que contam histórias de vida.
Autoavaliador de Hipopigmentação Cutânea
Identifique o tipo de mancha branca na sua pele
1. Tamanho das manchas:
2. Localização predominante:
3. Características adicionais (selecione todas):
Guia Personalizado de Fotoproteção
Calcule sua proteção ideal com base no seu perfil
Seu fototipo de pele:
Atividades predominantes:
Região do Brasil onde vive:
Calculadora de Repigmentação com Laser
Estime resultados e investimento para tratamento
Localização das manchas:
Expectativa de repigmentação: