Um guia detalhado para entender qual exame de imagem é mais indicado para avaliar o estreitamento do canal vertebral e como essa decisão direciona o plano de tratamento.
Introdução: A Importância do Diagnóstico de Precisão
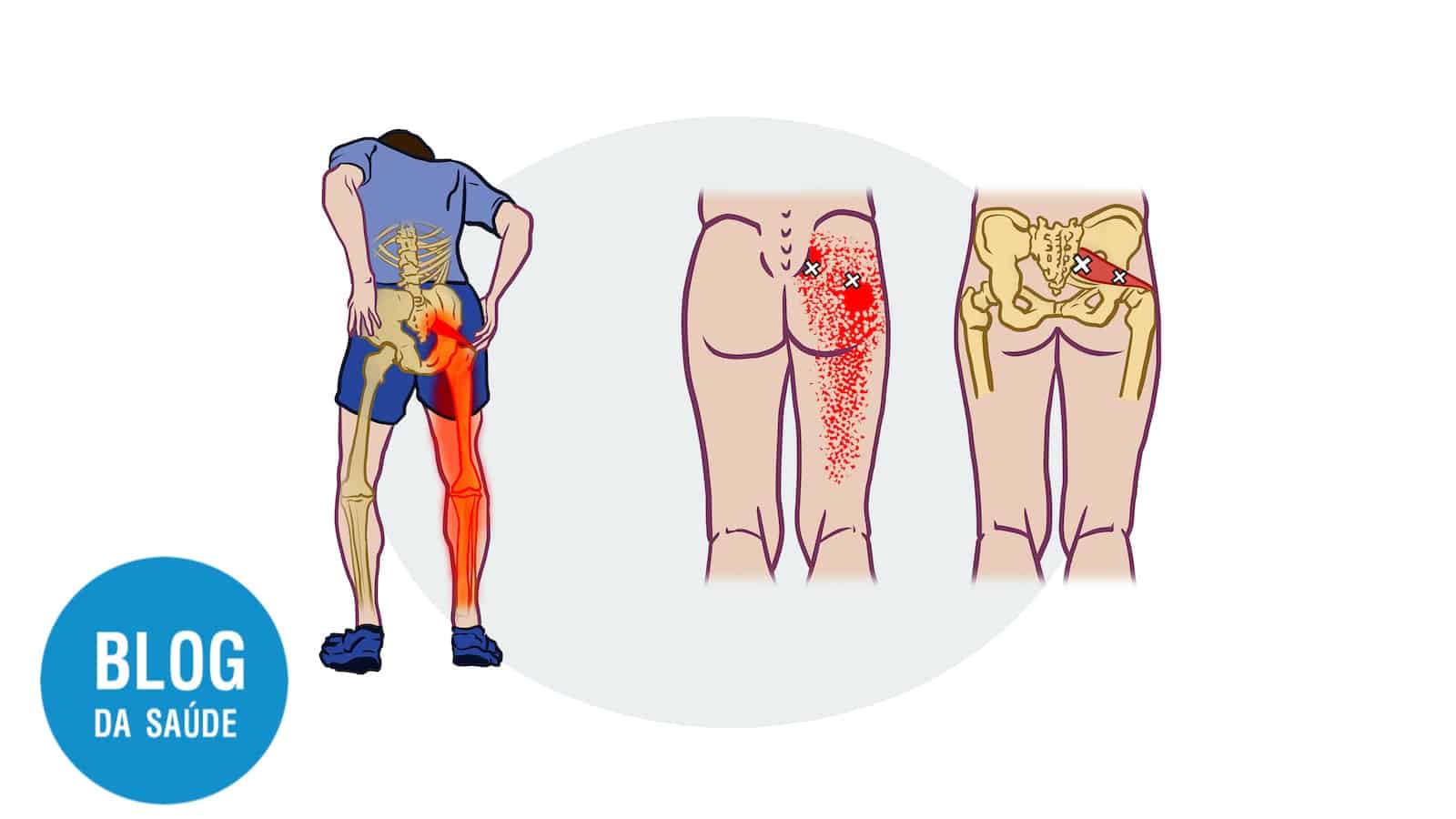
Tratar dor nas costas sem um diagnóstico por imagem preciso pode ser um desafio. A estenose espinhal, que é o estreitamento dos canais que abrigam a medula e as raízes nervosas, é uma causa frequente de dor e limitação funcional em adultos.
Com o envelhecimento da população, essa condição se torna mais comum. Muitos pacientes, no entanto, recebem exames sem compreender plenamente seu significado clínico.
Este artigo esclarece quando a Tomografia Computadorizada (TC) ou a Ressonância Magnética (RM) é a ferramenta mais adequada. Meu nome é Dr. Marcus Yu Bin Pai, e na Clínica Dr. Hong Jin Pai, em São Paulo, parte do nosso trabalho é interpretar esses exames para criar um plano de ação personalizado e eficaz.
Contexto Importante: Estudos mostram que uma porcentagem significativa de ressonâncias magnéticas de coluna em pessoas assintomáticas com mais de 60 anos pode revelar sinais de estenose. Isso reforça que o exame deve sempre ser interpretado em conjunto com os sintomas do paciente.
O Que é a Estenose Espinhal?
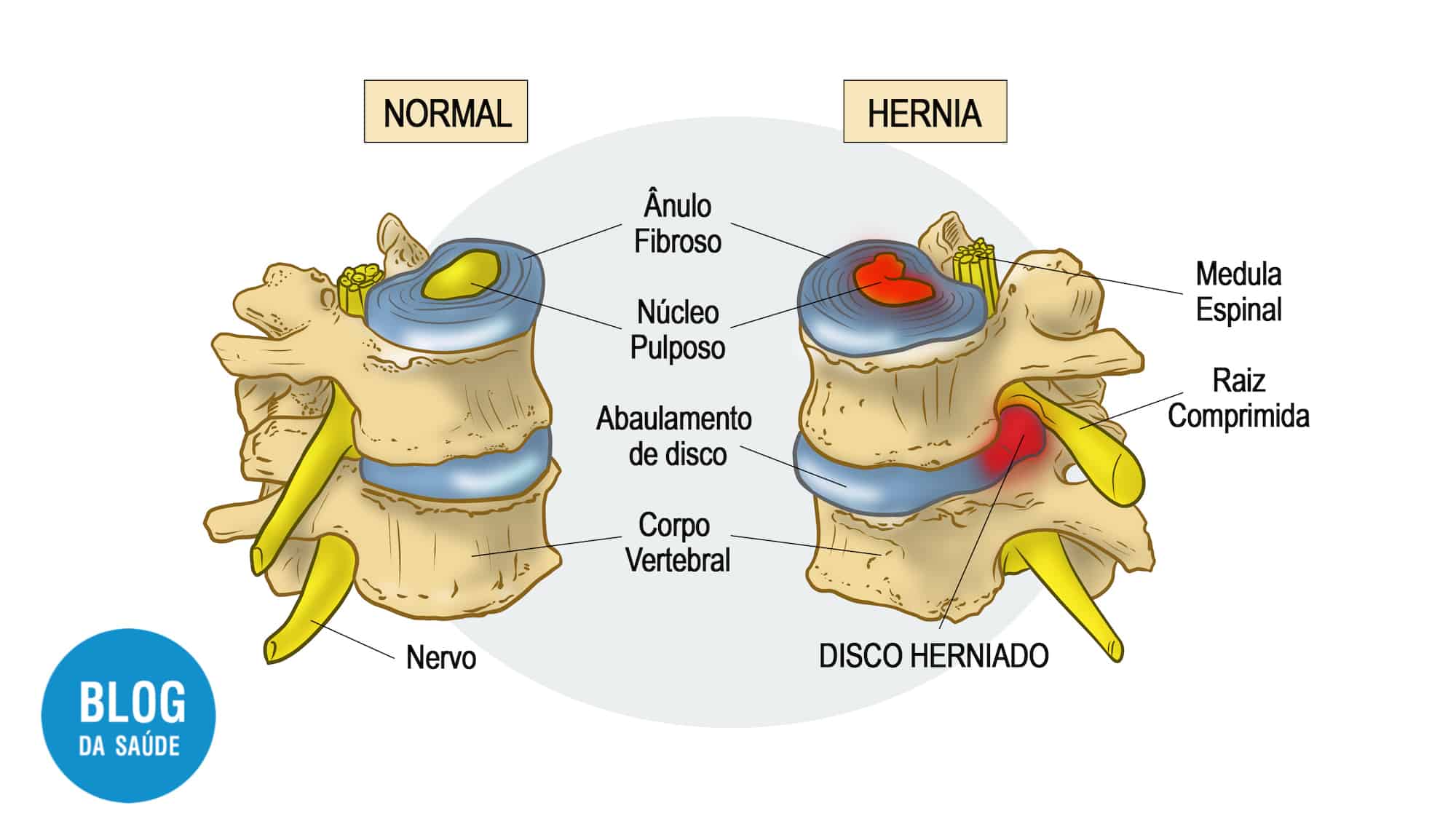
A estenose espinhal é uma condição anatômica de estreitamento. Imagine o canal vertebral como um túnel que protege a medula espinhal e as raízes nervosas. Com o tempo, esse túnel pode sofrer alterações que reduzem seu espaço interno.
Principais Causas do Estreitamento:
- Hipertrofia das Facetas Articulares: Aumento das pequenas articulações posteriores da coluna, que passam a ocupar espaço dentro do canal.
- Espessamento do Ligamento Amarelo: Este ligamento, localizado dentro do canal, pode perder elasticidade e engrossar, comprimindo as estruturas neurais.
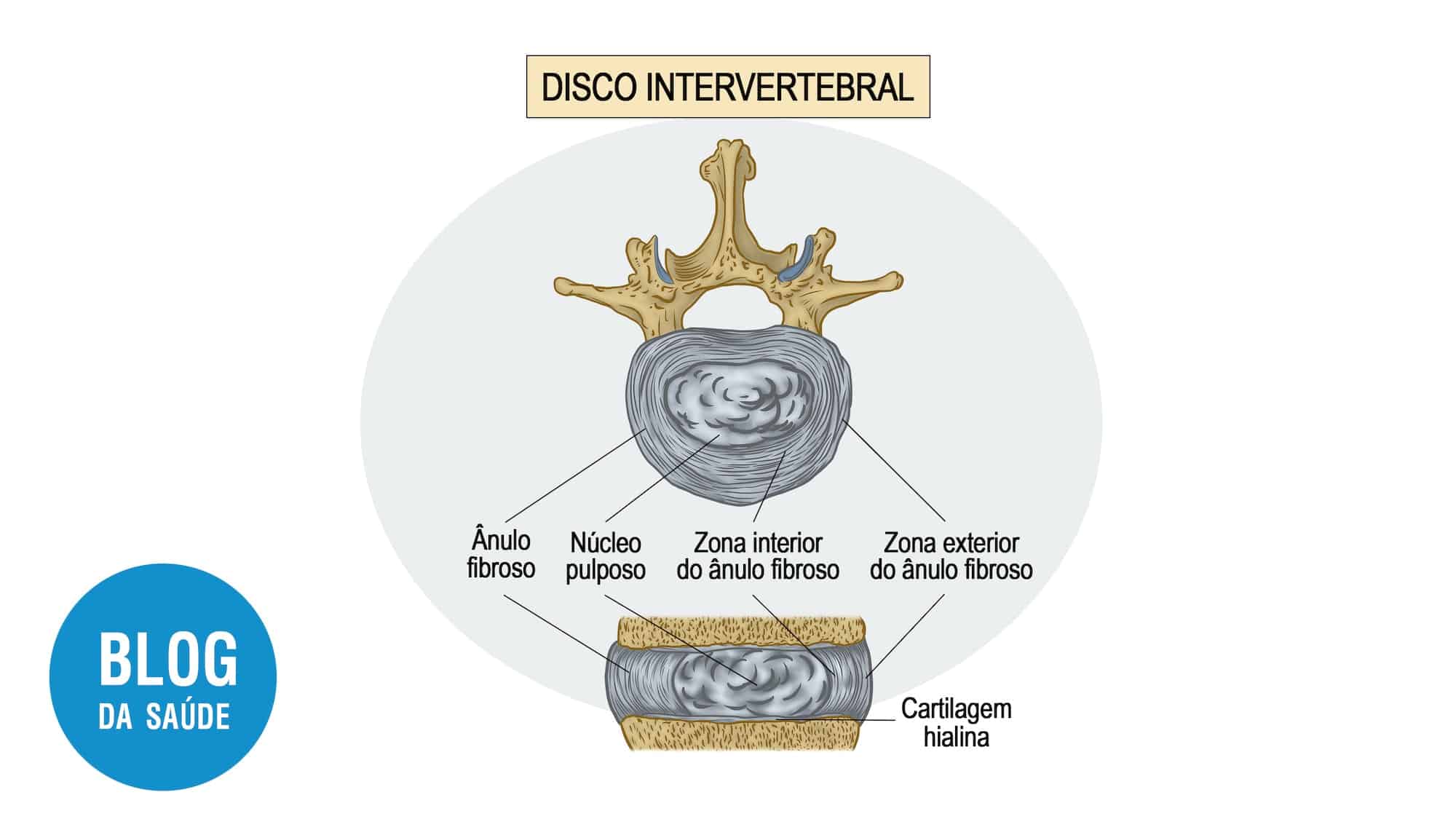
- Hérnia de Disco: Deslocamento do disco intervertebral (“amortecedor”) para dentro do canal.
- Osteófitos (“Bicos-de-Papagaio”): Formação de pequenos esporões ósseos nas bordas das vértebras, que podem projetar-se para o canal.
O resultado é a compressão das estruturas neurais. O sintoma clássico é a claudicação neurogênica (dificuldade para caminher por compressão nervosa): dor, formigamento ou fraqueza nas pernas que piora ao ficar em pé ou caminhar e melhora ao sentar ou inclinar o tronco para frente.
🩺Pérola Clínica do Dr. Marcus Yu Bin Pai:
“Os pacientes frequentemente descrevem a sensação como ‘pernas pesadas’, ‘cansaço extremo ao caminhar’ ou ‘dormência que melhora ao sentar’. Essa descrição detalhada é um guia clínico tão valioso quanto as imagens dos exames.”
Comparação Técnica: Tomografia vs. Ressonância
Ambas são ferramentas de diagnóstico por imagem avançadas, mas com princípios e aplicações distintas. A escolha ideal depende da questão clínica específica que precisa ser respondida.
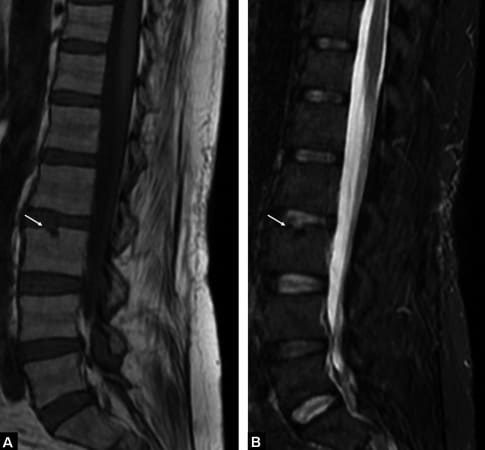
Ressonância Magnética (RM): A Referência para Tecidos Moles
A RM utiliza um forte campo magnético e ondas de radiofrequência para gerar imagens. Sua principal vantagem é a excelente diferenciação entre diferentes tipos de tecidos moles, sem utilizar radiação ionizante.
💡Pontos Fortes da Ressonância Magnética:
- Medula Espinhal e Raízes Nervosas: Avalia diretamente a compressão, inflamação ou sinais de lesão medular (como o “sinal em lavagem” ou *T2 hyperintensity*).
- Discos Intervertebrais: Define com precisão hérnias, protrusões e o grau de degeneração discal (visualizado como perda de hidratação ou *black disc*).
- Ligamentos e Medula Óssea: Detecta edema ósseo (sinal de Modic), um indicador de inflamação ou estresse vertebral, e avalia o espessamento ligamentar.
- Patologias Específicas: Método de escolha para investigar tumores, infecções (como espondilodiscite) ou compressões vasculares.
Mito vs. Realidade
Mito: “Se a ressonância mostra uma estenose, essa é automaticamente a causa da minha dor.”
Realidade: A RM mostra alterações estruturais. A correlação com os sintomas requer avaliação clínica. Muitas alterações degenerativas são achados incidentais em pessoas sem dor.
Tomografia Computadorizada (TC): O Padrão-Ouro para Estruturas Ósseas
A TC utiliza um feixe de raios-X que gira em torno do paciente, criando cortes transversais detalhados. É a modalidade de escolha para avaliar a arquitetura óssea com alta resolução espacial.
💡Pontos Fortes da Tomografia Computadorizada:
- Anatomia Óssea Detalhada: Visualiza com precisão osteófitos, fraturas (especialmente em ossos poróticos por osteoporose) e consolidação de fusões cirúrgicas.
- Articulações Facetárias: Avalia hipertrofia, artrose (esclerose subcondral, cistos) e calcificações com extrema clareza.
- Mensuração do Canal: Permite medições precisas do diâmetro do canal vertebral e dos forames, essenciais para o planejamento cirúrgico.
- Alternativa para Contraindicações: Opção para portadores de marcapasso cardíaco não compatível, implantes metálicos ou claustrofobia intensa.
Do Sintoma ao Exame: A Jornada do Diagnóstico
O caminho para um diagnóstico preciso segue uma lógica clínica. O objetivo é evitar exames desnecessários e focar no que trará alívio ao paciente.
Autoavaliação: Você se identifica com estes sinais?
- Dor ou dormência nas nádegas/pernas que piora ao ficar em pé ou caminhar.
- Alívio significativo ao sentar-se ou dobrar o tronco para frente.
- Dificuldade progressiva para caminhar distâncias que antes eram fáceis.
- Sensação de peso ou fraqueza nas pernas.
- Histórico de problemas lombares crônicos ou cirurgia de coluna prévia.
Se você se identifica com vários itens, uma avaliação médica especializada é recomendada.
Tudo começa com uma consulta detalhada e um exame físico neurológico completo. O médico testa força muscular, sensibilidade, reflexos e procura sinais de irritação nervosa.
Com base nisso, define-se a “topografia da suspeita” – qual nível da coluna e qual estrutura (osso, disco, ligamento) provavelmente está causando o problema.
🩺Pérola Clínica do Dr. Marcus Yu Bin Pai:
“É comum o paciente chegar com uma RM lombar sem grandes alterações, mas o exame físico aponta para uma compressão nervosa. Nessas situações, devemos considerar a possibilidade de estenose na coluna torácica, uma região frequentemente subavaliada. Solicitar o exame para a área correta é fundamental.”
Quando a Ressonância Magnética é a Primeira Escolha?
- Sinais de Alarme Neurológico: Fraqueza muscular progressiva, perda de controle da bexiga ou intestino (síndrome da cauda equina – urgência médica).
- Suspeita de Patologia de Tecidos Moles: Hérnia discal significativa, tumor, infecção ou inflamação (como espondilite anquilosante).
- Dor Radicular Refratária: Ciática intensa que não responde a 4-6 semanas de tratamento conservador adequado.
- Planejamento Pré-Cirúrgico: Para avaliar a relação exata entre as estruturas neurais e a possível causa compressiva.
Quando a Tomografia Computadorizada é uma Opção Estratégica?
- Paciente Idoso com Sintomas Típicos: Quando a suspeita principal é estenose por artrose facetária e/ou espessamento ligamentar ósseo.
- Contraindicação Formal à RM: Presença de dispositivos ou implantes não compatíveis.
- Avaliação Pós-Cirúrgica: Para verificar a integridade de parafusos, hastes ou a consolidação de uma artrodese (fusão vertebral).
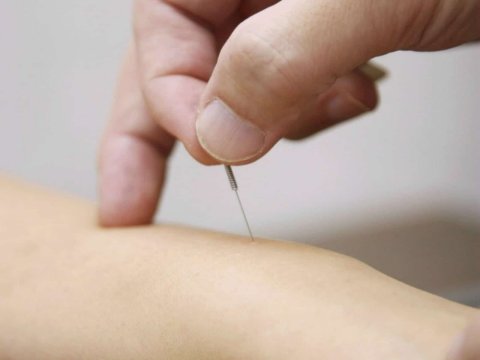
- TC-Mielografia: Quando há necessidade de avaliar a compressão dinâmica. Um contraste é injetado no líquido cefalorraquidiano para mapear seu fluxo e identificar pontos de bloqueio, especialmente útil em estenoses funcionais ou pós-cirúrgicas.
⚠️Atenção Importante
O exame de imagem é complementar à consulta médica. Realizar uma ressonância sem uma indicação clínica precisa pode levar à descoberta de “achados incidentais”, que podem gerar ansiedade e, em alguns casos, conduzir a tratamentos desnecessários para uma lesão que não é a verdadeira causa da dor.
Do Diagnóstico ao Tratamento: Integrando as Informações
Um exame de imagem é um mapa anatômico. Seu valor pleno é alcançado quando integrado ao quadro clínico do paciente. Na Clínica Dr. Hong Jin Pai, adotamos uma abordagem multidisciplinar.
O fisiatra (minha especialidade) avalia o impacto funcional. O neurologista foca no sistema nervoso. O ortopedista analisa a biomecânica. Juntos, cruzamos os dados das imagens com a história e o exame físico para construir um plano de tratamento personalizado.
Exemplo Prático de Abordagem Integrada (Caso Anonimizado):
Paciente: Homem, 68 anos, com claudicação neurogênica limitante (caminhava menos de 200 metros).
Exames: RM lombar mostrava estenose moderada. Uma TC antiga revelava artrose grave bilateral das articulações facetárias.
Análise Integrada: A RM sugeria comprometimento geral do canal. A TC, no entanto, identificou que o principal fator compressivo era a hipertrofia óssea das facetas, e não o disco.
Plano de Ação Não-Cirúrgico: O tratamento foi direcionado especificamente para as articulações facetárias:
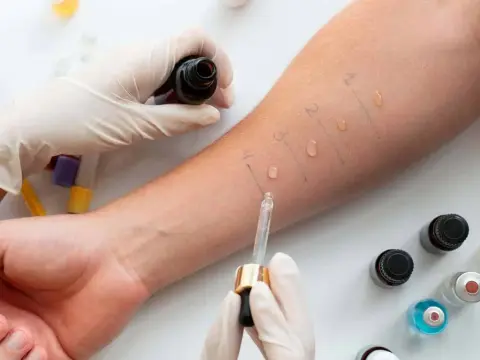
1. Bloqueios Facetários Guiados por Imagem: Infiltração com anestésico local e corticosteroide de ação prolongada (como a betametasona) no espaço articular. O mecanismo visa reduzir a inflamação local e interromper o ciclo de dor. A taxa de sucesso para alívio significativo de dor em 3-6 meses pode chegar a 60-70% em casos selecionados.
2. Fisioterapia Especializada: Programa de reforço do core (musculatura profunda do abdômen e lombar), alongamento da cadeia posterior e reeducação postural para redistribuir as cargas na coluna.
Resultado: O paciente recuperou sua capacidade de caminhar em parques sem dor, evitando a cirurgia. O tratamento eficaz nasceu da combinação das informações de ambos os exames.
Perguntas Frequentes (FAQs) Respondidas
1. Se a ressonância é mais detalhada, por que não solicitá-la sempre como primeiro exame?
Além do custo e da menor disponibilidade, a RM tem alta sensibilidade. Ela pode detectar alterações degenerativas comuns da idade que não são a fonte da dor atual. Isso pode levar a um tratamento da “imagem” e não do “paciente”. A indicação deve ser precisa e baseada na clínica.
2. Um exame que mostra estenose “grave” significa que vou precisar de cirurgia?
Não necessariamente. A correlação entre a gravidade radiológica e a intensidade dos sintomas é frequentemente fraca. Muitas estenoses classificadas como severas nas imagens são tratadas com sucesso por anos com terapias conservadoras. A cirurgia é considerada principalmente após a falha de um tratamento conservador bem conduzido ou na presença de déficits neurológicos progressivos e incapacitantes.
3. O que significa “estenose foraminal” no meu laudo?
É o estreitamento dos forames neurais, que são os pequenos orifícios laterais por onde as raízes nervosas individuais saem da coluna vertebral. É como um entupimento na saída específica de um bairro, e não no túnel principal (canal central). A TC é frequentemente excelente para avaliar os forames devido à sua capacidade de mostrar os detalhes ósseos que os formam.
4. Já fiz vários exames com resultados diferentes ou contraditórios. O que fazer?
Este é um cenário comum. O próximo passo crucial é levar todos os exames de imagem (os arquivos originais, não apenas os laudos) para uma consulta com um especialista em coluna ou dor. Ele poderá comparar as imagens sequencialmente, avaliar possíveis progressões e, o mais importante, correlacionar cada achado com a evolução dos seus sintomas.
5. Uma tomografia com contraste é equivalente a uma ressonância magnética?
Não. O contraste iodado utilizado na TC melhora a visualização de vasos sanguíneos e ajuda a caracterizar alguns processos inflamatórios ou tumorais, mas não confere à TC a capacidade inerente da RM de diferenciar tecidos moles. A RM possui um contraste intrínseco superior entre nervo, disco, líquido e medula óssea, sendo desnecessário o uso de contraste na maioria das avaliações de estenose espinhal.
Conselhos Práticos e Próximos Passos
✅Sinais de uma Boa Prática Clínica:
- O médico analisa as imagens dos exames pessoalmente na tela, não se baseando apenas no laudo.
- Explica os achados radiológicos e os correlaciona claramente com seus sintomas.
- Propõe um plano de tratamento conservador, graduado e baseado em evidências antes de considerar a cirurgia (exceto em emergências neurológicas).
- Trabalha de forma coordenada com outros profissionais de saúde (fisioterapeuta, educador físico, psicólogo).
🚨Sinais de Alerta que Exigem Atendimento Médico Imediato:
- Perda Súbita de Força: Dificuldade para levantar a ponta do pé (“pé caído”) ou para ficar na ponta dos pés.
- Dormência na “Área da Sela”: Perda de sensibilidade na região genital e períneo.
- Disfunção Intestinal ou Vesical: Perda de controle ou retenção urinária/intestinal.
- Dor com Sinais Sistêmicos: Dor lombar ou nas pernas acompanhada de febre alta e calafrios (sugere infecção).
Como se Preparar para uma Consulta Especializada:
- Leve todos os exames de imagem em CD/DVD ou pendrive (os arquivos originais DICOM), além dos laudos em papel.
- Faça uma linha do tempo resumida dos seus sintomas: início, fatores de melhora e piora, tratamentos já realizados.
- Anote suas dúvidas principais para não esquecê-las durante a consulta.
- Leve uma lista atualizada de todos os medicamentos em uso, incluindo suplementos.
Conclusão: A Imagem Adequada no Contexto Correto
O diagnóstico da estenose espinhal não se resume a escolher o exame mais caro ou tecnológico. É uma jornada de integração de informações clínicas e radiológicas.
A Ressonância Magnética é insuperável para avaliar a compressão neural direta e a saúde dos tecidos moles. A Tomografia Computadorizada é a especialista em detalhar a arquitetura óssea e articular, fundamental para entender a estenose de origem artrósica. Frequentemente, elas se complementam.
O verdadeiro valor diagnóstico é alcançado quando essas imagens são interpretadas por um olhar clínico experiente, dentro do contexto único da história e dos objetivos funcionais do paciente. É assim que transformamos dados de imagem em um plano de recuperação eficaz.
Se você convive com dores nas costas e suspeita de estenose espinhal, lembre-se: o exame é uma ferramenta poderosa, não uma sentença. O objetivo final é a recuperação da função e da qualidade de vida. Um plano de tratamento personalizado, que integra avaliação clínica minuciosa e análise especializada dos exames, é o caminho para esse objetivo.
Este artigo foi escrito pelo Dr. Marcus Yu Bin Pai, PhD, Médico Fisiatra especializado em Medicina da Dor pela USP, da Clínica Dr. Hong Jin Pai, em São Paulo. Nossa clínica reúne especialistas da USP para uma abordagem multidisciplinar e não-cirúrgica da dor crônica.