O que é acne nas costas?
A acne nas costas, também conhecida como acne truncal, é uma condição dermatológica comum caracterizada pelo surgimento de lesões inflamatórias e não inflamatórias na região posterior do tronco. Assim como a acne facial, ela resulta da obstrução dos folículos pilosos por células mortas da pele e sebo (óleo natural), combinada com a proliferação da bactéria Curvibacter (anteriormente Propionibacterium acnes). Essa área é particularmente suscetível devido à alta concentração de glândulas sebáceas, atrito constante com roupas e dificuldade na higienização adequada.
Estima-se que cerca de 50% das pessoas com acne facial também apresentem envolvimento das costas, afetando significativamente a qualidade de vida. Muitos pacientes relatam desconforto físico, limitações em atividades sociais (como usar roupas de banho) e impacto psicológico decorrente das marcas persistentes. Diferente da crença popular, a acne nas costas não está relacionada à má higiene, mas sim a fatores biológicos complexos que requerem abordagem terapêutica específica.
Principais fatores desencadeantes
Vários mecanismos interligados contribuem para o desenvolvimento da acne nas costas. A hipersecreção sebácea, estimulada por alterações hormonais (especialmente durante a puberdade, gravidez ou síndrome dos ovários policísticos), cria um ambiente propício para obstrução dos poros. O espessamento do estrato córneo (camada superficial da pele) dificulta a eliminação natural de células mortas, formando microcomedões – os precursores das lesões visíveis.
O Calor e umidade sob roupas justas ou equipamentos esportivos (como mochilas e protetores de ombro) agravam o quadro ao aumentar a transpiração e o atrito. Certos medicamentos como corticosteroides, lítio e alguns anticonvulsivantes também podem desencadear ou piorar a condição. Fatores genéticos desempenham papel relevante: indivíduos com histórico familiar tendem a apresentar maior severidade e resistência aos tratamentos convencionais.
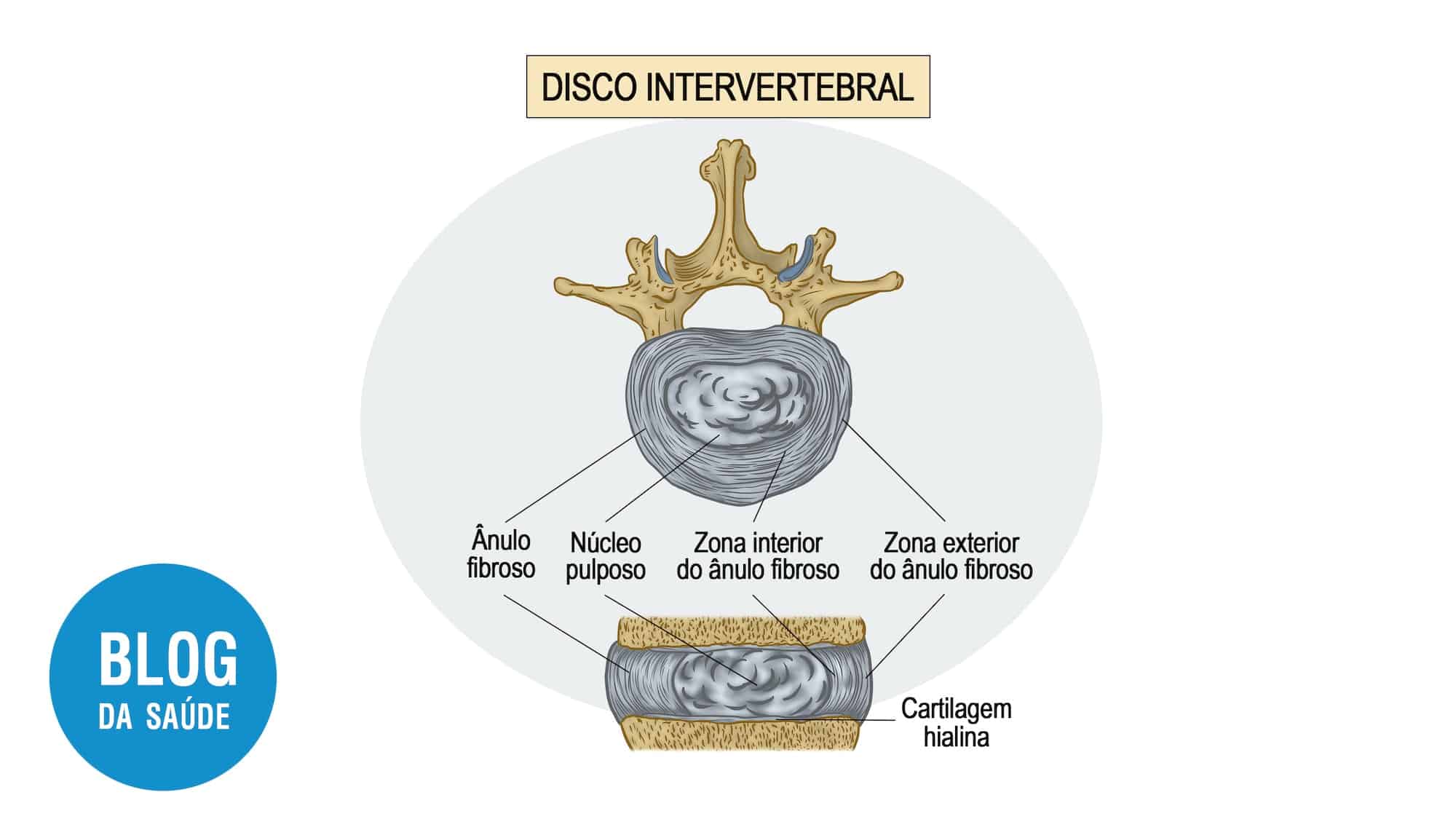
Mecanismo de Formação da Acne
Acúmulo de queratina e sebo
Curvibacter multiplica-se no ambiente anaeróbico
Liberacão de citocinas causa vermelhidão e inchaço
Manifestações clínicas
As lesões variam conforme a fase e gravidade. Nas formas leves, predominam os comedões (cravos abertos de cor escura ou fechados de coloração branca/amarelada). A progressão para acne inflamatória caracteriza-se por pápulas (lesões avermelhadas sólidas) e pústulas (pontos amarelados com pus). Casos moderados a graves apresentam nódulos – lesões profundas, dolorosas e endurecidas que podem evoluir para cicatrizes queloides ou hipercrômicas.
Sintomas associados incluem prurido (coceira) intenso em áreas com pústulas múltiplas, descamação localizada e, em quadros crônicos, alterações permanentes na textura da pele. A localização mais frequente é na porção superior das costas (entre os ombros), mas pode estender-se até a região lombar inferior. É crucial distinguir a acne de outras condições como foliculite por Malassezia (levedura), que exige tratamento completamente diferente.
| Sintoma | Conduta Recomendada |
|---|---|
| Cravos isolados | Higienização suave com sabonete contendo ácido salicílico 2% |
| Pápulas/pústulas esparsas | Aplicação tópica de peróxido de benzoíla 5% após o banho |
| Nódulos dolorosos | Consulta dermatológica imediata para evitar cicatrizes |
| Lesões com secreção purulenta | Evitar espremer; uso de compressas frias para reduzir inflamação |
Avaliação médica especializada
O diagnóstico preciso envolve análise clínica detalhada pelo dermatologista, incluindo tipo e distribuição das lesões, histórico de tratamentos prévios e fatores desencadeantes identificados pelo paciente. Em casos atípicos (lesões muito grandes, distribuição unilateral ou falta de resposta terapêutica), podem ser solicitados exames complementares como biópsia cutânea para afastar infecções fúngicas profundas ou cultura microbiológica para identificar bactérias resistentes.
A classificação da gravidade segue critérios padronizados: leve (até 20 lesões), moderada (20-50 lesões) e grave (mais de 50 lesões ou presença de nódulos císticos). Essa estratificação é essencial para definir o plano terapêutico, já que formas moderadas/graves frequentemente requerem combinação de tratamentos sistêmicos e tópicos. O profissional também avaliará impactos psicossociais, pois quadros visíveis em áreas expostas podem gerar ansiedade e isolamento social.
Estratégias terapêuticas não cirúrgicas
O tratamento da acne nas costas exige abordagem multifatorial devido à espessura da pele nesta região, que limita a penetração de medicamentos tópicos. Nas formas leves, opções primeiro linha incluem:
- Sabonetes medicados: Fórmulas com peróxido de benzoíla (2,5%-10%), ácido salicílico (0,5%-2%) ou enxofre (3%-10%). Devem ser aplicados com esponja de nylon longa para alcançar toda a área, mantendo o produto na pele por 1-2 minutos antes do enxágue.
- Loções tópicas: Adapaleno 0,1% (retinóide de terceira geração) associado a peróxido de benzoíla 2,5%, aplicado à noite após secagem completa da pele. Requer uso contínuo por 8-12 semanas para resultados visíveis.
Para acne moderada a grave, a terapia combinada é essencial:
- Antibióticos orais: Doxiciclina (100mg/dia) ou sareciclina (150mg/dia) por 3-6 meses. Sempre associados a tratamento tópico para reduzir risco de resistência bacteriana. Contraindicado em gestantes e crianças abaixo de 8 anos.
- Isotretinoína: Indicada para formas nodulocísticas ou resistentes. Dose ajustada conforme peso (0,5-1mg/kg/dia) por 5-8 meses. Requer monitoramento rigoroso de triglicerídeos, função hepática e teratogenicidade (programa iPLEDGE).
- Terapia hormonal: Para mulheres com desequilíbrio androgênico confirmado, anticoncepcionais combinados (com drospirenona ou acetato de clormadinona) ou espironolactona (50-100mg/dia) podem ser eficazes.
| Tratamento | Início de ação | Eficácia (redução lesões) |
|---|---|---|
| Peróxido de benzoíla 5% tópico | 2-4 semanas | 40-60% em 12 semanas |
| Doxiciclina oral + adapaleno | 3-6 semanas | 60-75% em 16 semanas |
| Isotretinoína oral | 8-12 semanas | 80-90% em 6 meses |
Rotina de prevenção e cuidados diários
A manutenção dos resultados requer adaptações permanentes nos hábitos. Priorize roupas de fibras naturais (algodão, linho) que permitem ventilação da pele, evitando materiais sintéticos como poliéster durante exercícios físicos. Lave camisetas e toalhas com detergentes sem corantes ou fragrâncias, enxaguando duas vezes para remover resíduos químicos. Após atividades com transpiração intensa, tome banho em até 30 minutos para remover o suor acumulado.
Cuidado com produtos capilares: condicionadores e óleos para cabelo podem escorrer para as costas durante o banho, obstruindo os poros. Sempre aplique esses produtos abaixo do pescoço e enxágue abundantemente. Durante o sono, troque as fronhas duas vezes por semana e prefira posições que minimizem o contato prolongado com o colchão (dormir de lado ou barriga para baixo aumenta o atrito).
Checklist Anti-Acne Diário
| Sinal de alerta | Ação imediata |
|---|---|
| Dor intensa em nódulos | Agendar consulta dermatológica em até 72 horas |
| Lesões com bordas irregulares ou secreção esverdeada | Suspeita de infecção bacteriana secundária; evitar automedicação |
| Febre associada às lesões | Procurar serviço de emergência – pode indicar celulite |
Perguntas frequentes
É possível tratar acne nas costas em casa sem médico?
Formas leves podem ser manejadas com sabonetes contendo peróxido de benzoíla ou ácido salicílico, aliados a roupas de algodão e higiene rigorosa. Porém, lesões inflamatórias (pústulas/nódulos) ou quadros persistentes por mais de 4 semanas exigem avaliação dermatológica para evitar cicatrizes permanentes e definir terapia adequada.
Sol ajuda a melhorar a acne nas costas?
A exposição solar moderada pode temporariamente reduzir a vermelhidão, mas danos cumulativos da radiação UV agravam a produção de sebo e aumentam o risco de manchas pós-inflamatórias. Sempre use protetor solar oil-free FPS 30+ nas costas durante atividades externas, mesmo em dias nublados.
Quanto tempo leva para ver resultados com tratamento?
Respostas iniciais aparecem em 4-8 semanas com terapias tópicas, mas o máximo benefício requer 3-4 meses de uso contínuo. Tratamentos orais como antibióticos mostram melhora significativa em 6-8 semanas, enquanto a isotretinoína pode levar 3-4 meses para efeito completo. Persistência é fundamental para evitar recaídas.
Posso espremer as espinhas nas costas?
A manipulação das lesões aumenta o risco de infecção secundária, inflamação exacerbada e formação de cicatrizes queloides. Se houver necessidade de drenagem de pústulas grandes, procure um dermatologista para procedimento asséptico com instrumentos adequados, nunca faça isso em casa.
Suplementos alimentares ajudam no tratamento?
Evidências limitadas sugerem benefício de zinco (30mg/dia) e ácidos graxos ômega-3 na redução da inflamação. No entanto, nenhum suplemento substitui tratamentos comprovados. Evite excesso de whey protein, pois alguns estudos associam seu consumo a piora da acne em indivíduos susceptíveis.
Acne nas costas deixa cicatrizes?
Lesões inflamatórias profundas (nódulos e cistos) têm alto potencial cicatricial se não tratadas precocemente. Cicatrizes atróficas (deprimidas) e queloides (elevadas) podem ser minimizadas com intervenções como peelings químicos profundos, laser fracionado ou subcisão, mas a prevenção com tratamento adequado é sempre preferível.
Esportes pioram a acne nas costas?
O atrito de equipamentos e o acúmulo de suor sob roupas justas podem agravar o quadro, mas exercícios físicos não devem ser evitados. Estratégias eficazes incluem: usar camisetas técnicas de secagem rápida, tomar banho imediatamente após o treino, aplicar toalhas de limpeza com peróxido de benzoíla 2% no vestiário e evitar mochilas pesadas sobre lesões ativas.
Tratamentos caseiros como mel ou canela funcionam?
Remédios populares não têm respaldo científico para acne truncal e podem causar irritação ou queimaduras químicas. O mel cru possui propriedades antimicrobianas fracas, mas não penetra suficientemente na pele das costas. Invista em tratamentos com eficácia comprovada em estudos clínicos, como peróxido de benzoíla e retinoides tópicos.
Posso usar hidratante nas costas com acne?
Sim, desde que sejam fórmulas oil-free, não comedogênicas e de base aquosa. A hidratação é crucial quando se usa medicamentos secantes como isotretinoína ou peróxido de benzoíla. Aplicar apenas nas áreas ressecadas, evitando as lesões ativas, e preferir produtos em gel ou loção fluida com ingredientes como glicerina e ácido hialurônico.
A acne nas costas tem cura definitiva?
Muitos pacientes alcançam remissão prolongada com isotretinoína oral, especialmente quando iniciada precocemente em quadros moderados/graves. Porém, fatores genéticos e hormonais podem causar recidivas esporádicas na idade adulta. Manter uma rotina de cuidados preventivos com sabonetes medicados 2-3 vezes por semana ajuda a controlar recaídas mesmo após o tratamento principal.
Perspectivas de tratamento
A acne nas costas é uma condição tratável em mais de 90% dos casos quando abordada precocemente com estratégias adequadas. Avanços recentes como novas formulações de isotretinoína de liberação modificada e terapias combinadas tópicas ampliaram significativamente as opções terapêuticas. Pacientes devem ter expectativas realistas: a melhora é gradual e requer adesão rigorosa ao plano prescrito.
Dermatologistas enfatizam que a prevenção de cicatrizes é tão importante quanto o controle das lesões ativas. Investimentos em fotoproteção diária e manutenção pós-tratamento com produtos específicos para pele acneica são fundamentais para resultados duradouros. Novas pesquisas sobre modulação da microbiota cutânea e terapias anti-inflamatórias tópicas promissoras (como niacinamida 4%) indicam tendências futuras para manejo mais personalizado e com menos efeitos colaterais.
Dica do Especialista
“Nunca interrompa antibióticos orais antes do tempo prescrito, mesmo com melhora aparente. Isso aumenta o risco de resistência bacteriana e recidiva mais agressiva. Converse com seu médico sobre plano de desmame gradual.”
— Dra. Carolina Mendes, Dermatologista com 12 anos de experiência em acne adulta